Эпилепсия - это психоневрологическая болезнь, которая носит хронический характер. Основной характерной особенностью эпилепсии является склонность больного к периодически повторяющимся припадкам , которые возникают внезапно. При эпилепсии могут проявляться припадки разных типов, однако, основой таких припадков является аномальная активность нервных клеток в головном мозге человека, из-за которой возникает электрический разряд.
Падучая болезнь (так называют эпилепсию) известна людям еще с самых древних времен. Сохранились исторические сведения о том, что этим заболеванием страдали многие известные люди (эпилептические припадки случались у Юлия Цезаря, Наполеона, Данте, Нобеля и др.).
На сегодняшний день сложно говорить о том, насколько в мире распространено это заболевание, так как много людей просто не осознают, что у них проявляются именно симптомы эпилепсии. Еще часть больных скрывают свой диагноз. Так, существуют данные о том, что в некоторых странах распространенность болезни может составлять до 20 случаев на 1000 человек. К тому же около 50 детей на 1000 человек, по крайней мере, один раз в жизни имели припадок эпилепсии в тот момент, когда у них сильно повышалась температура тела.
К сожалению, до сегодняшнего дня нет метода, позволяющего полностью излечить это заболевание. Однако, используя правильную тактику терапии и подбирая подходящие медикаменты, врачи достигают прекращения припадков примерно в 60–80% случаев. Болезнь только в редких случаях может привести как к смерти, так и к серьезным нарушениям физического и умственного развития.
Формы эпилепсии
Классификация эпилепсии осуществляется с учетом ее происхождения, а также типа припадков. Выделяется локализуемая форма болезни (парциальная, фокальная). Это лобная, теменная, височная, затылочная эпилепсия. Также специалисты выделяют генерализованную эпилепсию (идиопатическая и симптоматическая формы).
Идиопатическая эпилепсия определяется в том случае, если ее причина не выявляется. Симптоматическая эпилепсия связывается с наличием органического поражения мозга. В 50-75% случаях имеет место идиопатический тип заболевания. Криптогенная эпилепсия диагностируется в том случае, если этиология эпилептических синдромов неясна либо неизвестна. Такие синдромы не являются идиопатической формой болезни, но и симптоматическая эпилепсия при таких синдромах определяться не может.
Джексоновская эпилепсия – это форма болезни, при которой у пациента происходят соматомоторные или соматосенсорные припадки. Подобные приступы могут быть как фокальными, так и распространяться на иные участки тела.
Рассматривая причины, которые провоцируют появление приступов, врачи определяют первичную и вторичную (приобретенную) формы болезни. Вторичная эпилепсии развивается под воздействием ряда факторов (болезни, беременность).
Посттравматическая эпилепсия проявляется судорогами у пациентов, которые ранее перенесли повреждение головного мозга вследствие травмы головы.
Алкогольная эпилепсия развивается у тех, кто систематически употребляет алкоголь. Это состояние является осложнением алкоголизма. Для него характерны резкие судорожные припадки, которые периодически повторяются. Причем, через некоторое время такие припадки появляются уже независимо от того, употреблял ли больной алкоголь.
Эпилепсия ночная проявляется приступом болезни во сне. Вследствие характерных изменений активности головного мозга у части пациентов во сне развиваются симптомы приступа – прикусывание языка, упускание мочи и др.
Но какая бы форма заболевания не проявлялась у больного, каждому человеку важно знать, как оказывается первая помощь при приступе. Ведь как помощь при эпилепсии иногда необходима тем, у кого припадок случился в общественном месте. Если у человека развивается припадок, нужно следить за тем, чтобы не была нарушена проходимость дыхательных путей, предупредить закусывание и западение языка, а также не допустить травмирования больного.
Типы припадков
 В большинстве случаев первые признаки болезни появляются у человека еще в детстве или в подростковом возрасте. Постепенно интенсивность и частота припадков нарастает. Часто интервалы между припадками сокращаются от нескольких месяцев до нескольких недель или дней. В процессе развития недуга часто заметно меняется характер припадков.
В большинстве случаев первые признаки болезни появляются у человека еще в детстве или в подростковом возрасте. Постепенно интенсивность и частота припадков нарастает. Часто интервалы между припадками сокращаются от нескольких месяцев до нескольких недель или дней. В процессе развития недуга часто заметно меняется характер припадков.
Специалисты выделяют несколько типов таких припадков. При генерализированных (больших) судорожных припадках у больного развиваются ярко выраженные судороги. Как правило, перед приступом появляются его предвестники, что может отмечаться и за несколько часов, и за несколько суток перед припадком. Предвестниками является высокая возбудимость, раздражительность, изменения в поведении, аппетите. Перед началом припадка часто у больных отмечается аура.
Аура (состояние перед припадком) проявляется у разных больных эпилепсией по-разному. Сенсорная аура – это появление зрительных образов, обонятельных и слуховых галлюцинаций. Психическая аура проявляется переживанием ужаса, блаженства. Для вегетативной ауры характерны изменения в функциях и состоянии внутренних органов (сильное сердцебиение, боли в эпигастрии, тошнота и др). Моторная аура выражается появлением двигательных автоматизмов (движения рук и ног, запрокидывание головы и др.). При речевой ауре человек, как правило, произносит бессмысленные отдельные слова или восклицания. Сенситивная аура выражается парестезиями (чувство холода, онемения и др.).
Когда припадок начинается, больной может кричать и издавать своеобразные хрюкающие звуки. Человек падает, теряет сознание, его тело вытягивается и напрягается. Замедляется дыхание, бледнеет лицо.
После этого во всем теле или только в конечностях появляются подергивания. При этом расширяются зрачки, резко повышается , выделяется слюна изо рта, человек потеет, кровь подступает к лицу. Иногда непроизвольно выделяется моча и кал. Больной в припадке может прикусывать язык. Потом мышцы расслабляются, судороги исчезают, дыхание становится более глубоким. Постепенно возвращается сознание, но еще примерно на протяжении суток сохраняется и признаки спутанности сознания. Описанные фазы при генерализированных припадках могут проявляться и в иной последовательности.
Больной не помнит о таком припадке, иногда, впрочем, сохраняются воспоминания об ауре. Продолжительность припадка – от нескольких секунд до нескольких минут.
Разновидностью генерализованного припадка являются фебрильные судороги , которые проявляются у детей до четырехлетнего возраста при условии высокой температуры тела. Но чаще всего имеют место только несколько таких приступов, которые не переходят в истинную эпилепсию. Как следствие, есть мнение специалистов о том, что фебрильные судороги к эпилепсии не относятся.
Для фокальных припадков характерно только вовлечение одной части тела. Они бывают моторными или сенсорными. При таких приступах у человека возникают судороги, или патологические ощущения. При проявлениях джексоновской эпилепсии припадки перемещаются от одной части тела к иной.
После того, как судороги в конечности прекращаются, в ней еще около суток присутствует . Если такие припадки наблюдаются у взрослых, то после них происходит органическое поражение головного мозга. Поэтому очень важно сразу же после припадка обращаться к специалистам.
Также у больных эпилепсией часто происходят малые судорожные приступы , при которых человек на определенное время теряет сознание, однако при этом он не падает. В секунды приступа на лице больного проявляются судорожные подергивания, наблюдается бледность лица, человек при этом смотрит в одну точку. В некоторых случаях больной может кружиться на одном месте, произносить какие-то бессвязные фразы или слова. После окончания приступа человек продолжает заниматься тем, что делал до этого, и не помнит, что с ним произошло.
Для височной эпилепсии характерны полиморфные пароксизмы , перед началом которых, как правило, на протяжении нескольких минут наблюдается вегетативная аура. При пароксизмах больной совершает необъяснимые поступки, причем, они иногда могут быть опасными для окружающих. В некоторых случаях имеют место тяжелые изменения личности. В периоде между приступами у больного присутствуют серьезные вегетативные нарушения. Болезнь в большинстве случаев протекает хронически.
Причины эпилепсии
До сегодняшнего дня специалистам точно не известны причины, по которым у человека начинается приступ эпилепсии. Периодически эпилептические припадки происходят у людей с некоторыми другими заболеваниями. Как свидетельствуют ученые, признаки эпилепсии у человека проявляются в том случае, если повреждается определенная зона головного мозга, но при этом полностью она не разрушается. Клетки головного мозга, которые пострадали, но при этом все же сохранили жизнеспособность, становятся источниками патологических разрядов, из-за которых и проявляется падучая болезнь. Иногда последствия припадка выражаются новыми повреждениями головного мозга, и развиваются новые очаги эпилепсии.
Специалистам до конца не известно, что такое эпилепсия, и почему одни больные страдают от припадков, а у других их вообще нет. Также неизвестно объяснение тому факту, что у одних больных припадок бывает единичным, а у других припадки повторяются часто.
Отвечая на вопрос, передается ли по наследству эпилепсия, врачи говорят о влиянии генетической расположенности. Однако в целом проявления эпилепсии обуславливаются как наследственными факторами, так и влиянием окружающей среды, а также заболеваний, которые пациент перенес раньше.
Причинами симптоматической эпилепсии может быть опухоль головного мозга , абсцесс мозга , воспалительные гранулемы , сосудистые расстройства . При клещевом энцефалите у больного наблюдаются проявления так называемой кожевниковской эпилепсии . Также симптоматическая эпилепсия может проявляться на фоне интоксикации , аутоинтоксикации .
Причиной травматической эпилепсии является черепно-мозговая травма . Особенно выражено ее влияние в том случае, если такая травма была повторной. Припадки могут проявляться даже через несколько лет после травмы.
 Прежде всего, в процессе установления диагноза важно провести детальный опрос, как пациента, так и его близких людей. Здесь важно узнать все детали, касающиеся его самочувствия, расспросить об особенностях припадков. Важной информацией для врача являются данные о том, имелись ли случаи эпилепсии в семье, когда начались первые припадки, какова их частота.
Прежде всего, в процессе установления диагноза важно провести детальный опрос, как пациента, так и его близких людей. Здесь важно узнать все детали, касающиеся его самочувствия, расспросить об особенностях припадков. Важной информацией для врача являются данные о том, имелись ли случаи эпилепсии в семье, когда начались первые припадки, какова их частота.
Особенно важным является сбор анамнеза, если имеет место детская эпилепсия. Признаки у детей проявления этого заболевания родители должны заподозрить как можно раньше, если для этого имеются основания. Симптомы эпилепсии у детей проявляются аналогично заболеванию у взрослых. Однако диагностика часто затрудняется ввиду того, что часто описанные родителями симптомы свидетельствуют о других болезнях.
Пациенту обязательно проводится магнитно–резонансная томография, позволяющая исключить болезни нервной системы, которые могли бы спровоцировать судороги.
В процессе электроэнцефалографии регистрируется электрическая активность мозга. У больных эпилепсией при таком исследовании выявляют изменения — эпилептическую активность . Однако в данном случае важно, чтобы результаты исследования рассматривал опытный специалист, так как эпилептическая активность регистрируется и примерно у 10% здоровых людей. Между приступами эпилепсии у больных может наблюдаться нормальная картина ЭЭГ. Поэтому часто врачи изначально с помощью ряда методов провоцируют патологические электрические импульсы в коре мозга, а тогда проводят исследование.
Очень важно в процессе установления диагноза выяснить, какой тип припадка имеет место у пациента, так как это определяет особенности лечения. Тем пациентам, у которых наблюдаются разные типы припадков, назначают лечение с применением комбинации препаратов.
Лечение эпилепсии
Лечение эпилепсии – это очень трудоемкий процесс, который не похож на терапию других недугов. Следовательно, схему, как лечить эпилепсию, должен определять врач после установления диагноза. Лекарства от эпилепсии нужно принимать сразу же после того, как были проведены все исследования. Речь здесь не идет о том, как вылечить эпилепсию, а, прежде всего, о предупреждении прогресса недуга и проявления новых припадков. И больному, и его близким людям важно доступно объяснить смысл такого лечения, а также оговорить все другие моменты, в частности то, что при эпилепсии нельзя обойтись исключительно лечением народными средствами.
Лечение болезни всегда длительное, причем, прием препаратов должен быть регулярным. Дозировку определяет частота проявления припадков, продолжительность болезни, а также ряд других факторов. В случае неэффективности терапии препараты заменяются другими. Если же результат лечения положительный, то дозы лекарственных средств постепенно и очень аккуратно снижают. В процессе терапии необходимо в обязательном порядке отслеживать физическое состояние человека.
При лечении эпилепсии применяются разные группы препаратов: противосудорожные , ноотропные , психотропные средства, витамины . В последнее время врачи практикуют применение транквилизаторов , которые расслабляющее воздействуют на мышцы.
При лечении этого недуга важно придерживаться сбалансированного режима труда и отдыха, правильно питаться, исключить алкоголь, а также другие факторы, провоцирующие припадки. Речь идет о перенапряжении, недосыпании, громкой музыке и др.
При правильном подходе к лечению, соблюдении всех правил, а также при участии близких людей состояние больного значительно улучшается и стабилизируется.
 В лечении детей, больных эпилепсией, наиболее важным моментом является правильность подхода родителей к его осуществлению. При детской эпилепсии особое внимание обращается на дозировку препаратов и ее коррекцию по мере роста малыша. Изначально за состоянием ребенка, который начал принимать определенный препарат, должен следить врач, так как некоторые лекарственные средства могут вызвать аллергические реакции и интоксикацию организма.
В лечении детей, больных эпилепсией, наиболее важным моментом является правильность подхода родителей к его осуществлению. При детской эпилепсии особое внимание обращается на дозировку препаратов и ее коррекцию по мере роста малыша. Изначально за состоянием ребенка, который начал принимать определенный препарат, должен следить врач, так как некоторые лекарственные средства могут вызвать аллергические реакции и интоксикацию организма.
Родители должны учитывать, что провоцирующими факторами, влияющими на возникновение припадков, является вакцинация , резкий подъем температуры , инфекции , интоксикации , ЧМТ .
Стоит консультироваться с врачом перед тем, как начинать лечение медикаментозными препаратами других болезней, так как они могут не сочетаться со средствами против эпилепсии.
Еще один важный момент – позаботиться о психологическом состоянии ребенка. Необходимо объяснить ему, по возможности, об особенностях болезни и позаботиться о том, чтобы малыш комфортно чувствовал себя в детском коллективе. Там должны знать о его болезни и уметь помочь ему во время приступа. А самому ребенку необходимо осознать, что в его заболевании нет ничего страшного, и стыдиться недуга ему не нужно.
Доктора
Лекарства
- провизор, медицинский журналист Специальность: ПровизорОбразование: Окончила Ровенский государственный базовый медицинский колледж по специальности «Фармация». Окончила Винницкий государственный медицинский университет им. М.И.Пирогова и интернатуру на его базе.
Опыт работы: С 2003 по 2013 г. – работала на должностях провизора и заведующего аптечным киоском. Награждена грамотами и знаками отличия за многолетний и добросовестный труд. Статьи на медицинскую тематику публиковались в местных изданиях (газеты) и на различных Интернет-порталах.
Эпилепсия характеризуется долгосрочным риском повторных приступов. Эти приступы могут быть представлены несколькими способами, в зависимости части мозга, на которую влияет болезнь, и возраста человека.
Приступы
Наиболее распространенный тип (60%) припадков – судорожные припадки. Треть из них начинаются как генерализованные с самого начала, воздействуя на оба полушария головного мозга. Две трети припадков начинаются как парциальные припадки (влияют на одно полушарие головного мозга), а затем могут перерасти в генерализованные припадки. Оставшиеся 40% припадков не являются судорожными. Примером такого типа является абсанс, представляющий собой снижение уровня сознания и обычно длящийся около 10 секунд. Парциальным припадкам часто предшествуют определенные переживания, включающие в себя сенсорные (зрение, слух или запах), психические, вегетативные и двигательные явления. Дрожание может начаться в определенной группе мышц и распространиться на окружающие группы мышц, в этом случае приступ называется «джексоновской эпилепсией». Могут наблюдаться автоматизмы, то есть действия, не являющиеся сознательно сгенерированными, и, в основном, включающие простые повторяющиеся движения, такие как причмокивание губами или более сложные действия, такие как попытки подобрать что-то. Существует шесть основных типов генерализованных приступов: тонико-клонические, тонические, клонические, миоклонические, абсансные и атонические. Все они связаны с потерей сознания и, как правило, происходит без предупреждения. Тонико-клонические припадки включают сокращение конечностей с последующим их разгибанием, наряду с выгибанием спины, которое длится 10-30 секунд (тоническая фаза). Сокращение мышц грудной клетки может провоцировать крики, после чего следует одновременное встряхивание конечностей (клоническая фаза). Тонические припадки производят постоянные сокращения мышц. Человек часто синеет, поскольку его дыхание останавливается. При клонических припадках наблюдается встряхивание конечностей в унисон. После прекращения тряски, возвращение в нормальное состояние может занять 10-30 минут; этот период называется «постиктальное состояние» или «постиктальная фаза». Во время приступа может произойти потеря контроля кишечника или мочевого пузыря. Во время приступа больной может укусить себе язык на кончике или по бокам. При тонико-клонических приступах, укусы по бокам языка являются более распространенными. Укусы на языке также относительно распространены при диссоциативных конвульсиях. Миоклонические судороги включают спазмы мышц в нескольких областях или по всему телу. Абсансы могут быть слабыми и характеризоваться только небольшим поворотом головы или морганием глазами. Человек не падает и возвращается к нормальному состоянию сразу после того, как припадок заканчивается. Атонические припадки связаны с потерей мышечной активности в течение более одной секунды. Как правило, это происходит на обеих сторонах тела. Около 6% пациентов с эпилепсией имеют приступы, которые часто вызываются конкретными событиями и известны как рефлекторные припадки. Рефлекторные припадки эпилепсии запускаются только специфическими раздражителями. Распространенные триггеры включают мигалки и внезапные шумы. При некоторых типах эпилепсии, судороги чаще случаются во время сна, а при других типах они встречаются почти только во время сна.
Постиктальная фаза
После активной части судорог, как правило, происходит период замешательства, постиктальный период, до возвращения нормального уровня сознания. Этот период обычно длится от 3 до 15 минут, но может длиться в течение нескольких часов. Другие общие симптомы включают чувство усталости, головную боль, затруднение речи и аномальное поведение. Психоз после судорог является относительно распространенным явлением и наблюдается у 6-10% людей. Часто люди не помнят, что произошло за это время. Локализованная слабость, известная как паралич Тодда, может также произойти после парциального припадка. Паралич Тодда, как правило, длится в течение нескольких секунд или минут, но в очень редких случаях может длиться в течение 1-2 дней.
Психосоциальные факторы
Эпилепсия может оказать неблагоприятное воздействие на социально-психологическое благополучие человека. Эти эффекты могут включать в себя социальную изоляцию, стигматизацию или инвалидность. Они могут привести к снижению успеваемости и ухудшению результатов в области занятости. Необучаемость является общим явлением следи пациентов с эпилепсией, а особенно среди детей, страдающих эпилепсией. Клеймо эпилепсии может также повлиять на семьи людей с этим расстройством. Некоторые расстройства чаще встречаются у людей, страдающих эпилепсией, и отчасти зависят от наблюдаемого синдрома эпилепсии. К ним относятся депрессия, тревога, обсессивно-компульсивное расстройство (ОКР) и мигрень. Расстройство дефицита внимания с гиперактивностью затрагивает в три-пять раз больше детей, страдающих эпилепсией, по сравнению с детьми без эпилепсии. СДВГ и эпилепсия имеют значительнsе последствия для ребенка относительно поведенческих навыков, обучения и социального развития. Эпилепсия также чаще встречается у детей, страдающих аутизмом.
Причины
Эпилепсия может иметь как генетические, так и приобретенные причины, при этом во многих случаях наблюдается взаимодействие этих факторов. Установленные приобретенные причины включают серьезные травмы мозга, инсульт, опухоли и проблемы головного мозга в результате перенесенной инфекции. В около 60% случаев причина неизвестна. Эпилепсии, вызванные генетическими, врожденными или приобретенными условиями, более распространены среди молодых людей, в то время как опухоли головного мозга и инсульты более вероятны у пожилых людей. Приступы могут также возникать как следствие других проблем со здоровьем, если они происходят из-за конкретной причины, такой как инсульт, черепно-мозговая травма, отравления или метаболические проблемы, они известны как острые симптоматические припадки и входят в более широкую группу нарушений, связанных с эпилепсией, и не являются самой эпилепсией.
Генетика
Генетика, как полагают, прямо или косвенно связана с большинством случаев эпилепсии. Некоторые виды эпилепсии обусловлены одним генным дефектом (1-2%). Большинство видов обусловлены взаимодействием нескольких генных факторов и факторов окружающей среды. Каждый из единичных генных дефектов встречается редко, всего описано более 200 дефектов. Большинство вовлеченных генов прямо или косвенно оказывают неблагоприятное воздействие на ионные каналы. К ним относятся гены для самих ионных каналов, ферментов, ГАМК и рецепторов, связанных с G-белком. У идентичных близнецов, если у одного из близнецов есть эпилепсия, существует 50-60% вероятность того, что второй близнец также будет болен. У неидентичных близнецов, риск составляет 15%. Эти риски больше у людей с генерализованными, а не с парциальными припадками. Если эпилепсией страдают оба близнеца, в большинстве случаев у них наблюдается один и тот же эпилептический синдром (70-90%). Другие близкие родственники лица, страдающего эпилепсией, имеют в пять раз более высокий риск эпилепсии, чем в общей совокупности населения. 1-10% пациентов с синдромом Дауна и 90% больных с синдромом Ангельмана имеют эпилепсию.
Приобретенная эпилепсия
Механизм
Как правило, электрическая активность мозга является асинхронной. Его активность регулируется различными факторами, как внутри нейрона, так и в клеточной среде. Факторы внутри нейрона включают тип, количество и распределение ионных каналов, изменения рецепторов и изменения в экспрессии генов. Факторы вокруг нейрона включают ионные концентрации, синаптическую пластичность и регулирование расщепления трансмиттеров глиальными клетками.
Эпилепсия
Точный механизм самой эпилепсии неизвестен. Немного, однако, известно о клеточных и сетевых механизмах эпилепсии. Тем не менее, неизвестно, при каких условиях мозг смещается в активность припадка с ее чрезмерной синхронизацией. При эпилепсии, сопротивление возбуждающих нейронов к выстреливанию в этот период уменьшается. Это может быть вызвано изменениями в ионных каналах или ингибирующих нейронах, не функционирующих должным образом. Это приводит к образованию определенной области, из которой могут развиться судороги, известной как «судорожный очаг». Другим механизмом эпилепсии может быть усиленная активность возбуждающих цепей или понижение активности тормозных цепей после травмы головного мозга. Эти вторичные эпилепсии происходят в ходе процессов, известных как эпилептогенез. Плохое функционирование гематоэнцефалического барьера может также быть причинным механизмом, поскольку это позволяет веществам, содержащимся в крови, проникать в мозг.
Приступы
Существует доказательство того, что эпилептические припадки, как правило, не являются случайными. Приступы часто бывают вызваны такими факторами, как стресс, злоупотребление алкоголем, мерцающий свет или отсутствие сна, среди прочих. Термин «судорожный порог» используется для определения количества стимула, необходимого для того, чтобы произошла судорога. При эпилепсии судорожный порог понижается. При эпилептических припадках, группа нейронов начинает аномально, чрезмерно и синхронно выстреливать. Это приводит к волне деполяризации, известной как пароксизмальный деполяризующий сдвиг. Как правило, после того, как возбуждающий нейрон выстреливает, он становится более устойчивым к выстреливанию в течение определенного периода времени. Это отчасти обусловлено влиянием тормозных нейронов, электрическими изменениями в возбуждающую нейроне, а также отрицательными эффектами аденозина. Парциальные припадки начинаются в одном из полушарий головного мозга, в то время как генерализованные приступы начинаются в обоих полушариях. Некоторые типы судорог могут изменить структуру мозга, в то время как другие оказывают на мозг лишь небольшой эффект. Глиоз, потеря нейронов и атрофия конкретных областей головного мозга связаны с эпилепсией, но остается неясным, вызывает ли эпилепсия эти изменения, или эти изменения приводят к эпилепсии.
Диагноз
Диагноз эпилепсии, как правило, производится на основании наблюдения за началом судорог и их основной причиной. Электроэнцефалограмма (ЭЭГ) для поиска аномальных паттернов мозговых волн и нейровизуализация (КТ или МРТ) структуры мозга также, как правило, является частью диагностики. В то время как часто делаются попытки выявить определенный эпилептический синдром, это не всегда бывает возможно. Видео и ЭЭГ-мониторинг могут быть полезны в сложных случаях.
Определение
Эпилепсия – это расстройство мозга, определяемое с помощью любого из следующих условий:
По крайней мере, два ничем не спровоцированных (или рефлексивных) приступа, протекающих с промежутком более 24 часов
Один неспровоцированный (или рефлексивный) приступ и вероятность дальнейших приступов, подобная общему риску рецидива (по крайней мере, 60%) после двух неспровоцированными судорог, происходящих в течение следующих 10 лет
Диагноз синдрома эпилепсии
Кроме того, считается, что эпилепсия была устранена у лиц, которые имели эпилептический синдром, зависящий от возраста, но минули этот возраст, или у лиц, не имеющих припадков в течение последних 10 лет, не принимающих противоэпилептических лекарственных средств за последние 5 лет. Это определение 2014 года Международной лиги борьбы с эпилепсией является уточнением концептуального определения ILAE 2005 года, в соответствии с которым эпилепсия – это «расстройство головного мозга, характеризующееся предрасположенностью генерировать эпилептические припадки, а также нейробиологическими, когнитивными, психологическими и социальными последствиями этого состояния. Диагноз эпилепсии требует наличия, по крайней мере, одного эпилептического припадка». Поэтому возможно «перерасти» эпилепсию или пройти курс лечения, который поможет избавиться от эпилепсии. Избавление от эпилепсии, к сожалению, не гарантирует, что болезнь не возобновится в будущем. В определении, эпилепсия теперь называется расстройством, а не болезнью. Такое решение было принято исполнительным комитетом ILAE, из-за того, что слова «расстройство», возможно, будет связано с меньшей стигматизацией, чем слово «болезнь». Определение носит практический характер и предназначено для клинического использования. В частности, определение помогает разъяснить, в каких случаях присутствует «долговременная предрасположенность», в соответствии с концептуальным определением 2005 года. Исследователи, статистически мыслящие эпидемиологи, а также другие специализированные группы могут использовать более раннее определение или определение их собственного изобретения. ILAE считает это вполне допустимым.
Классификация
В отличие от классификации припадков, которая сосредотачивается на том, что происходит во время приступа, классификация эпилепсий фокусируется на основных причинах. Когда человек попадает в больницу после эпилептического припадка, предпочтительно классифицировать диагностические результаты припадка (например, тонико-клонические судороги) и выявить основное заболевание (например, склероз гиппокампа). Диагноз делается в зависимости от имеющихся диагностических результатов и применяемых определений и классификаций (припадков и эпилепсий) и соответствующей терминологии. Международная лига борьбы с эпилепсией (ILAE) предоставила следующую классификацию эпилепсий и эпилептических синдромов в 1989 году:
Эпилепсия и синдромы, связанные с локализацией
Неизвестная причина (например, доброкачественная детская эпилепсия с пиками на ЭЭГ в центрально-височной области)
Симптоматическая/ криптогенная (например, височная эпилепсия)
Генерализованная
Неизвестная причина (например, отсутствие детской эпилепсии)
Криптогенная или симптоматическая (например, синдром Леннокса-Гасто)
Симптоматическая (например, ранняя инфантильная эпилептическая энцефалопатия с подавлением вспышки)
Эпилепсии и синдромы, неопределенные относительно того, являются ли они парциальными или генерализованными
И при генерализованных, и при парциальных судорогах (например, эпилепсия с непрерывными пик-волнами во время медленного сна)
Специальные синдромы (с приступами, связанными с ситуациями)
Эта классификация получила широкое признание, но также подвергается критике, главным образом, потому что основные причины эпилепсии (которые являются основным фактором, определяющим клиническое течение и прогноз) не были подробно описаны. В 2010 году, Комиссия ILAE по Классификации эпилепсий обратилась к этому вопросу и разделила эпилепсии на три категории (генетические, структурные / метаболические, причина неизвестна), которые были скорректированы в их рекомендации 2011 года, и поделены на четыре категории, а также ряд подкатегорий, отражающих технологические и научные достижения.
Неизвестная причина (в основном, генетическая или предположительно генетического происхождения)
«Чистая» эпилепсия из-за отдельных генных нарушений
«Чистые» эпилепсия со сложным наследованием
Симптоматическая (связанная с анатомическими или патологическими отклонениями)
В основном генетические причины или причины, связанные с развитием
Синдромы детской эпилепсии
Прогрессивная миоклоническая эпилепсия
Нейрокутанные синдромы
Другие неврологические единичные генные расстройства
Нарушения функции хромосом
Аномалии развития мозговой структуры
В основном приобретенные причины
Склероз гиппокампа
Перинатальные и инфантильные причины
Черепно-мозговая травма, опухоли или инфекции
Цереброваскулярные расстройства
Церебральные иммунологические нарушения
Дегенеративные и другие неврологические состояния
Спровоцированные (преобладающей причиной судорог является конкретный системный или экологический фактор)
Провоцирующие факторы
Рефлекторная эпилепсия
Критогенная (предположительно симптоматической природы, причина которой не была идентифицирована)
Синдромы
Случаи эпилепсии могут быть организованы в соответствии с эпилептическими синдромами благодаря специфическим особенностям, которые присутствуют. Эти функции включают в себя возраст, в который начинаются приступы, типы припадков, результаты ЭЭГ, среди других. Определение синдрома эпилепсии является полезным, поскольку это помогает определить основные причины, а также то, какие противосудорожные препараты следует выписывать пациенту. Возможность классифицировать случай эпилепсии в специфический синдром чаще наблюдается с детьми, так как возникновение судорог обычно происходит рано. Менее серьезные примеры включают доброкачественную роландическую эпилепсию (2,8 на 100000 человек), детскую абсансную эпилепсию (0,8 на 100000) и ювенильную миоклоническую эпилепсию, ЮМЭ (0,7 на 100000). Тяжелые синдромы с диффузной дисфункцией головного мозга, вызываются, по крайней мере, частично, каким-либо аспектом эпилепсии, и также упоминаются как эпилептическая энцефалопатия. Они связаны с частыми приступами, которые устойчивы к лечению, и тяжелой когнитивной дисфункцией, например, синдромом Леннокса-Гасто и синдромом Веста. Генетика, как полагают, играет важную роль в эпилепсиях при помощи ряда механизмов. Для некоторых из них были определены простые и сложные способы наследования. Тем не менее, обширное обследование не смогло определить многие единичные варианты гена с большим эффектом. Более поздние исследования секвенирования экзома и генома начали выявлять ряд de novo мутаций генов, которые отвечают за некоторые эпилептические энцефалопатии, в том числе CHD2 и SYNGAP1 и DMN1, GABBR2, FASN и RYR3. Синдромы, причины которых не четко идентифицированы, трудно соотносить с категориями существующей классификации эпилепси. Категоризации для этих случаев была сделана несколько произвольно. Идиопатическая (причина неизвестна) категория классификации 2011 года включает в себя синдромы, в которых общие клинические признаки и / или возрастная специфичность указывают на предполагаемую генетическую причину. Некоторые синдромы детской эпилепсии включены в категорию неизвестной причины, в которых причина предположительно генетическая, например, доброкачественная роландическая эпилепсия. Другие включены в симптоматические, несмотря на предполагаемую генетическую причину (по крайней мере, в некоторых случаях), например, синдром Леннокса-Гасто. Клинические синдромы, в которых эпилепсия не является основным признаком (например, синдром Ангельмана) были отнесены к категории симптоматических, но некоторые включают их в категорию идиопатических. Классификация эпилепсий, а особенно синдромов эпилепсий, изменится при дальнейшем прогрессе в области научных исследований.
Тесты
Электроэнцефалограмма (ЭЭГ) может помочь в демонстрации активности мозга, говорящей о повышенном риске развития судорог. Это рекомендуется только для тех, у кого на основании симптомов, скорее всего, случился эпилептический припадок. При диагностике эпилепсии, электроэнцефалография может помочь отличить тип судороги или имеющийся синдром. У детей, как правило, электроэнцефалография требуется только после второго приступа. Электроэнцефалография не может быть использована, чтобы исключить диагноз, и может быть ложно положительной у людей без заболевания. В некоторых ситуациях ЭЭГ может быть полезно выполнять во время сна или депривации сна. Диагностическая визуализация с помощью КТ и МРТ рекомендуется после первого нефебрильного приступа для выявления структурных проблем внутри и вокруг головного мозга. МРТ, как правило, является лучшим тестом визуализации, кроме случаев, когда подозревается кровотечение, для которых КТ является более чувствительным и более легко доступным методом. При обращении пациента с судорогами в отделение неотложной помощи, который быстро возвращается в нормальное состояние, тесты визуализации могут быть выполнены на более позднем этапе. Если человек имеет предыдущий диагноз эпилепсии с предыдущей визуализацией, повторная визуализация, как правило, не требуется, даже если есть последующие приступы. Для взрослых, важно провести тестирование на электролиты, уровень глюкозы в крови и уровень кальция, чтобы исключить их в качестве причины приступов. Электрокардиограмма может исключить проблемы с ритмом сердца. Спинномозговая пункция может быть полезна для диагностики инфекции центральной нервной системы, но обычно она не требуется. У детей могут быть необходимы дополнительные тесты, такие как биохимия мочи и анализы крови для определения нарушений обмена веществ. Высокий уровень пролактина в крови в течение первых 20 минут после приступа может помочь подтвердить эпилептический припадок от психогенного неэпилептического припадка. Уровень пролактина в сыворотке крови менее полезен для обнаружения парциальных припадков. Если этот уровень нормальный, эпилептический припадок все ещё возможен, и уровни пролактина в сыворотке не помогают отличить эпилептический припадок от обморока. Это не рекомендуется в качестве стандартной части диагностики эпилепсии.
Дифференциальная диагностика
Диагноз эпилепсии может быть затруднен. Ряд других заболеваний может иметь очень похожие признаки и симптомы, включая обмороки, гипервентиляцию, мигрени, нарколепсию, приступы паники и диссоциативные конвульсии. В частности, обмороки могут сопровождаться коротким судорожным эпизодом. Ночная эпилепсия лобной доли часто ошибочно диагностируется как ночные кошмары, и считалась парасомнией, но впоследствии выяснилось, что это – синдром эпилепсии. Приступы пароксизмальной дискинезии могут быть приняты за эпилептические припадки. Причиной синкопального вертебрального синдрома, среди многих других, может быть атонический припадок. Дети могут демонстрировать поведение, которое легко спутать с эпилептическими припадками. К ним относятся временная задержка дыхания, ночное недержание мочи, ночные кошмары, тики и приступы дрожи. Гастроэзофагеальный рефлюкс может привести к выгибаю спины и скручиванию головы в сторону у детей раннего возраста, что может быть ошибочно принято за тонико-клонические судороги. Ошибочный диагноз наблюдается довольно часто (примерно от 5 до 30% случаев). Различные исследования показали, что во многих случаях приступы, похожие на эпилепсию при явной резистентной к лечению эпилепсии имеют сердечно-сосудистые причины. Примерно 20% людей в эпилептических клиниках имеют психогенные неэпилептические приступы, и около 10% пациентов в ПНП также имеют эпилепсию. Отличить эти два заболевания только на основании эпизода приступа, без дальнейшего тестирования, часто бывает затруднительно.
Профилактика
Лечение
Эпилепсия обычно лечится с помощью ежедневного приема лекарств, как только произошел приступ, но для лиц с высоким риском лечение может быть начато после первого приступа. В некоторых случаях, может потребоваться специальная диета, имплантация нейростимулятора или нейрохирургия.
Первая помощь
Переворачивание человека с активным тонико-клоническим припадком набок, и в положение восстановления помогает предотвратить попадание жидкости в легкие. Использование пальцев и приспособлений для защиты от укусов во рту не рекомендуется, поскольку это может привести к рвотному рефлексу или к тому, что человек, который хочет спасти больного, будет укушен. Должны быть предприняты меры для предотвращения дальнейшего самоповреждения. Если приступ длится дольше 5 минут или если наблюдается более двух припадков в час без возврата к нормальному уровню сознания между ними, состояние считается требующим неотложной медицинской помощи, и известно как эпилептический статус. Это может требовать медицинской помощи, чтобы держать дыхательные пути открытыми и защищенными. Носоглоточный воздуховод может быть полезен для этого. В домашних условиях, рекомендуемое средство для начального лечения судорог, длящихся долгое время – мидазолам, помещаемый в рот больного. Диазепам также может быть использован ректально. В больнице, предпочтительным является внутривенное введение лоразепама. Если две дозы бензодиазепинов неэффективны, рекомендуются другие лекарственные средства, такие как фенитоин. Судорожный эпилептический статус, который не реагирует на начальную терапию, как правило, требует допуска к отделению интенсивной терапии и лечения более сильными агентами, такими как тиопентал или пропофол.
Лекарственные препараты
Противосудорожные средства
Основным средством для лечения эпилепсии являются противосудорожные лекарства, которые могут применяться на протяжении всей жизни человека. Выбор противосудорожных средств основывается на типе припадков, синдроме эпилепсии, других используемых препаратов, других проблемах со здоровьем, а также зависит от возраста и образа жизни человека. С начала рекомендуется принимать только один препарат первоначально; если он не является эффективным, рекомендуется переключение на другое лекарство. Применение двух препаратов одновременно рекомендуется, только если один препарат является неэффективным. Примерно в половине случаев, первый агент является эффективным; второй препарат помогает в 13% случаев, а третий или два препарата одновременно могут помочь дополнительно в 4% случаев. Около 30% людей продолжают испытывать приступы, несмотря на противосудорожную терапию. Имеется целый ряд доступных лекарственных средств. Фенитоин, карбамазепин и вальпроат, по всей видимости, одинаково эффективны как при парциальных, так и при генерализованных припадках. Карбамазепин с контролируемым высвобождением, кажется, является столь же эффективным, как карбамазепин немедленного высвобождения, и может иметь меньше побочных эффектов. В Соединенном Королевстве, карбамазепин или ламотриджин рекомендуются в качестве средств первой линии для лечения парциальных припадков, а леветирацетам и вальпроат являются препаратами второй линии из-за проблем с точки зрения затрат и побочных эффектов. Вальпроат рекомендуется в качестве средства первой линии для лечения генерализованных припадков, а ламотриджин является препаратом второй линии. У лиц с абсансными судорогами рекомендуются этосуксимид или вальпроат; вальпроат особенно эффективен при миоклонических припадках и тонических или атонических припадках. Если припадки хорошо контролируются при определенном лечении, то, как правило, нет необходимости регулярно проверять уровень лекарства в крови. Наименее дорогим противосудорожным средством является фенобарбитал. Стоимость лечения фенобарбиталом составляет около 5 долларов США в год. Всемирная организация здравоохранения рекомендует фенобарбитал в качестве средства первой линии в развивающихся странах, и он обычно используется для лечения эпилепсии в этих странах. Доступ к этому препарату, однако, может быть затруднен, поскольку в некоторых странах фенобарбитал является регулируемым препаратом. Побочные эффекты от лекарств наблюдаются у 10-90% людей (в зависимости от того, как собираются данные). Наиболее неблагоприятные последствия являются дозозависимыми и мягкими. Некоторые примеры побочных эффектов включают изменения настроения, сонливость или шатающуюся походку. Некоторые лекарства имеют побочные эффекты, которые не связаны с дозой, такие как сыпь, печеночная токсичность или подавление костного мозга. До четверти людей прекращают лечение из-за побочных эффектов. Некоторые лекарства вызывают врожденные дефекты при использовании во время беременности. Вальпроат связан с особым риском, особенно при применении в первом триместре беременности. Несмотря на это, эффективное лечение часто продолжается, потому что риск необработанной эпилепсии, как полагают, выше, чем риск приема лекарств. Медленное прекращение приема лекарства может быть разумной мерой у некоторых людей, у которых не наблюдается припадков в течение двух-четырех лет; тем не менее, у около трети людей наблюдаются рецидивы, чаще всего, в течение первых шести месяцев. Прекращение использования лекарств возможно примерно у 70% детей и 60% взрослых.
Хирургия
Операция при эпилепсии может быть вариантом для людей с парциальными припадками, которые не прекращаются, несмотря на другие виды лечения. Эти другие процедуры включают в себя испытание, по крайней мере, двух или трех препаратов. Целью операции является полный контроль над припадками, и это может быть достигнуто в 60-70% случаев. Общие процедуры включают в себя вырезание гиппокампа через переднюю височную резекцию, удаление опухолей и удаления частей неокортекса. Некоторые процедуры, такие как каллозотомия мозолистого тела, применяются в попытке уменьшить количество приступов, а не для того, чтобы вылечить болезнь. После операции, во многих случаях можно медленно прекращать прием лекарств. Нейростимуляция может быть другим вариантом у лиц, не являющихся кандидатами на операцию. Была продемонстрирована эффективность трёх типов нейростимуляции у лиц, не реагирующих на лекарства: стимуляция блуждающего нерва, стимуляция переднего зрительного бугра и замкнутая отзывчивая стимуляция.
Диета
Богатая жирами диета (с высоким содержанием жиров, низким содержанием углеводов, достаточным количеством белка), как представляется, уменьшает количество приступов в два раза примерно у 30-40% детей. Это разумный вариант для пациентов с эпилепсией, у которых не наблюдается улучшения при приеме лекарств, и для которых операция не является вариантом. Около 10% остаются на диете в течение нескольких лет из-за проблем с эффективностью и переносимостью препаратов. Побочные эффекты включают желудочные и кишечные проблемы у 30%, а также имеются долгосрочные риски сердечно-сосудистых заболеваний. Менее радикальные диеты легче переносятся и могут быть эффективными. Непонятно, почему эта диета работает. Физические упражнения были предложены в качестве возможно полезной меры для предотвращения судорог. Некоторые данные поддерживают это наблюдение. У людей с целиакией или не целиакической глютеновой чувствительностью и затылочным кальцинозом, безглютеновая диета может снизить частоту приступов.
Другое
Терапия избегания состоит из минимизации или устранения триггеров эпилепсии. Например, пациентам со светочувствительностью рекомендуется использовать небольшой телевизор, избегать видеоигр или носить темные очки. Клинический мониторинг (непрерывное слежение за состоянием пациента с помощью электронных средств) на основе волн ЭЭГ может быть полезным для лиц, не реагирующих на лекарства. Психологические методы не рекомендуется, однако, использовать для замены лекарств. Некоторые собаки-помощники для больных эпилепсией могут помочь во время или после приступа. Неизвестно, обладают ли собаки способностью предсказывать приступы до их возникновения.
Альтернативная медицина
Польза альтернативной медицины, включая акупунктуру, психологические вмешательства, прием витаминов, и йогу, не поддерживается достоверными доказательствами при эпилепсии. Существует не достаточно доказательств, чтобы поддержать использование каннабиса. Польза мелатонина, по состоянию на 2016 год, недостаточно подкреплена доказательствами. Испытания имели низкое методологическое качество и не было возможности сделать какие-либо окончательные выводы.
Прогноз
Эпилепсия обычно не поддается лечению, но лечение может эффективно контролировать приступы примерно в 70% случаев. Состояние более 80% пациентов с генерализованными припадками можно хорошо контролировать с помощью лекарств, в то время как у пациентов с парциальными судорогами, контролю поддается лишь 50% случаев. Одним из показателей долгосрочного результата является число приступов в течение первых шести месяцев. Другие факторы, увеличивающие риск неблагоприятного исхода, включают слабую реакцию на начальной стадии лечения, генерализованные приступы, семейную историю эпилепсии, психические расстройства и волны на ЭЭГ, представляющие обобщенную эпилептиформную активность. В развивающихся странах, 75% людей либо не лечат, либо лечат ненадлежащим образом. В Африке, 90% пациентов не получают лечение. Это частично связано с недоступностью соответствующих лекарств или слишком высокой их стоимостью.
Смертность
Люди, страдающие эпилепсией, подвергаются повышенному риску смерти. Это увеличение в 1,6-4,1 раз больше, чем у населения в целом, и часто связано с: основной причиной судорог, эпилептическим статусом, самоубийствами, травмами, и внезапной неожиданной смертью при эпилепсии. Смерть в результате эпилептического статуса, прежде всего, связана с основной проблемой, а не с пропущенной дозой лекарств. Риск самоубийства увеличивается от двух до шести раз у пациентов с эпилепсией. Причина этого не ясна. Внезапная неожиданная смерть при эпилепсии, по-видимому, отчасти связана с частотой генерализованных тонико-клонических припадков, и составляет около 15% смертей, связанных с эпилепсией. Пока неясно, как уменьшить этот риск. Наибольшее увеличение смертности от эпилепсии наблюдается среди пожилых людей. Люди с эпилепсией из-за неизвестной причины имеют небольшой повышенный риск. В Соединенном Королевстве, по оценкам, 40-60% смертей возможно предотвратить. В развивающихся странах, много смертей происходят из-за невылеченной эпилепсии, приводящей к падениям или эпилептическому статусу.
Эпидемиология
Эпилепсия является одним из наиболее распространенных серьезных неврологических расстройств, затрагивающим около 22 миллионов человек по состоянию на 2013 год. Эпилепсия затрагивает 1% населения в возрасте до 20 лет и 3% населения в возрасте до 75 лет. Эпилепсия чаще встречается у мужчин, чем у женщин, при этом общая разница является незначительной. Большинство пациентов с эпилепсией (80%) - жители развивающихся стран. Предполагаемая распространенность активной эпилепсии (по состоянию на 2012 г.) находится в диапазоне 3-10 на 1000 человек. Активная форма эпилепсии определяется как, по меньшей мере, один неспровоцированный приступ в течение последних пяти лет. Эпилепсия начинается каждый год у 40-70 человек из 100000 человек в развитых странах и 80-140 человек из 100000 человек в развивающихся странах. Бедность также связана с риском эпилепсии. В развитых странах мира, эпилепсия чаще всего начинается в молодом или в старом возрасте. В развивающихся странах, начало эпилепсии чаще встречается у детей старшего возраста и молодых людей, в связи с более высоким уровнем травм и инфекционных заболеваний. В развитых странах, число случаев в год между 1970 и 2003 годами уменьшилось у детей и увеличилось среди пожилых людей. Это объясняется отчасти лучшей выживаемостью после инсультов у пожилых людей.
История
Самые старые медицинские записи показывают, что эпилепсия влияла на людей, по крайней мере, с начала истории человечества. На протяжении всей древней истории болезнь считалась духовным состоянием. Наиболее древнее описание эпилептического припадка можно найти в аккадском тексте (язык, используемый в древней Месопотамии), который был написан около 2000 г. до н.э. Человек, описанный в тексте, был диагностирован как находившийся под влиянием бога Луны, и подвергся экзорцизму. Эпилептические припадки перечислены в кодексе Хаммурапи (ок. 1790 г. до н.э.) в качестве причины, по которой купленный раб может быть возвращен продавцу, и с Папирусе Эдвина Смита (ок. 1700 г. до н.э.), описывающим случаи эпилептических конвульсий. Самый древний из известных человечеству подробных отчетов о болезни содержится в Sakikku, вавилонском клинописном медицинском тексте от 1067-1046 до н.э. В тексте описываются признаки и симптомы заболевания, лечение и возможные результаты, а также описываются особенности различных типов приступов. Поскольку у вавилонян не было биомедицинского понимания природы болезни, они считали, что припадки связаны с влиянием злых духов и призывали лечить это состояния с помощью духовных средств. Около 900 г. до н.э., Пунарвасу Атрейа описал эпилепсию как потерю сознания. Это определение также встречается в аюрведическом тексте Чарака Самхита (около 400 г. до н.э.). Древние греки имели противоречивые мнения о заболевании. Они полагали, что эпилепсии является формой духовного откровения, а также связывали это состояние с гениальностью и божественным. Одно из названий, которые они дали заболеванию – священная болезнь. Эпилепсия встречается и в греческой мифологии: она связана с богинями Луны Селеной и Артемидой, которые поражают болезнью тех, кто их расстраивает. Греки считали, что у таких важных фигур, как Юлий Цезарь и Геракл, также была эта болезнь. Заметным исключением из представления об эпилепсии как о божественном и духовном явлении, была точка зрения школы Гиппократа. В пятом веке до нашей эры Гиппократ отверг идею о том, что болезнь вызывается духами. В своей эпохальной работе «О святой болезни» он предложил, что эпилепсия не является божественной по своему происхождению, а поддается лечению и происходит в головном мозге. Гиппократ обвинил людей, приписывающих этой болезни святое начало, в распространении невежества через веру в суеверную магию. Гиппократ предположил, что наследственность является одной из важнейших причин этого заболевания, а также описал худшие результаты, если болезнь развивается в раннем возрасте, и описал физические характеристики и социальную стигму, связанные с заболеванием. Вместо того, чтобы называть эпилепсию «священной болезнью», он использовал термин «большой судорожный припадок», который теперь используется для тонико-клонических судорог. Несмотря на то, что в его работе подробно описывается физическое происхождение заболевания, его мнение не было принято в то время. По крайней мере, до 17-го века люди продолжали считать, что болезнь вызывают злые духи. В большинстве культур, лица, страдающие эпилепсией, подвергаются стигматизации, их избегают, или даже сажают в тюрьму; в Сальпетриере, на родине современной неврологии, Шарко обнаружил людей с эпилепсией бок о бок с психически больными, лицами с хроническим сифилисом, а также с душевнобольными преступниками. В Древнем Риме эпилепсия была известна как Morbus Comitialis («болезнь зала заседаний») и считалась проклятием богов. На севере Италии, эпилепсия была традиционно известна как болезнь Святого Валентина. В середине 1800-х годов был создан первый эффективный противосудорожный препарат, бромид. Первый современный препарат, фенобарбитал, был разработан в 1912 году, а фенитоин начали использовать в 1938 году.
Общество и культура
Стигма
По всеми миру, люди с эпилепсией испытывают стигму. Стигма может повлиять на людей в экономическом, социальном и культурном отношении. В Индии и Китае, эпилепсия может быть причиной для отказа в браке. В некоторых регионах мира до сих пор считается, что больные эпилепсией прокляты. В Танзании, как и в других частях Африки, эпилепсия связана с одержимостью злыми духами, колдовством или отравлением и, как полагают многие, считается заразной. Надо сказать, что для такой веры нет никаких доказательств. До 1970 года в Соединенном Королевстве были приняты законы, по которым люди, страдающие эпилепсией, не могли вступать в брак. Стигма может привести к тому, что некоторые люди, страдающие эпилепсией, отрицают, что у них когда-либо были приступы.
Экономика
В Соединенных Штатах, эпилепсия приводит к прямым экономическим затратам в размере около одного миллиарда долларов. В Европе, эпилепсия привела к экономическим затратам в размере около 15,5 млрд евро в 2004 году. В Индии, эпилепсия привела к расходам в размере 1,7 млрд долларов или 0,5% от ВВП. Эпилепсия является причиной около 1% визитов в отделение неотложной помощи (2% для детей) в Соединенных Штатах.
Транспорт
Люди, страдающие эпилепсией, имеют приблизительно в два раза более высокий риск быть вовлеченными в автомобильные аварии и, таким образом, во многих странах мира им не разрешается водить автомобиль или разрешается водить только при выполнении определенных условий. В некоторых местах врачи по закону должны сообщать лицензирующим органам, если у пациента был припадок, в то время как в других странах людей поощряют сообщать об этом самим. Страны, в которых от врачей требуют сообщать о судорогах у пациентов, включают Швецию, Австрию, Данию и Испанию. Страны, в которых от самого человека требуется сообщать о приступах, включают Великобританию и Новую Зеландию. Врач также может сообщить о судорогах у пациента в соответствующие органы, если у него есть подозрение, что этот пациент не сделал этого сам. В Канаде, Соединенных Штатах и Австралии требования по отчетности варьируются в зависимости от провинции или штата. Если припадки хорошо контролируется, то в большинстве штатов разумным считается разрешить вождение. Время, в течение которого у человека не должно быть судорог, прежде чем ему позволят управлять транспортом, в разных странах разное. Во многих странах требуется, чтобы человек был свободен от судорог в течение от одного до трех лет. В Соединенных Штатах, это время определяется каждым штатом, и составляет от трех месяцев до одного года. Лицам с эпилепсии или припадками, как правило, отказывают от лицензии пилота. В Канаде, если у человека было не более одного припадка, ему могут выдать ограниченную лицензию после пяти лет после приступа, если все другие испытания пройдут нормально. Пациенты с фебрильными судорогами и припадками, связанными с наркотиками, также могут быть рассмотрены в качестве кандидатов на лицензию. В Соединенных Штатах, Федеральное управление гражданской авиации не позволяет людям с эпилепсией получать коммерческую лицензию пилота. В редких случаях, исключения могут быть сделаны для лиц, имеющих изолированные судороги или фебрильные судороги и у которых не наблюдалось судорог во взрослой жизни без приема лекарств. В Соединенном Королевстве, полная национальная лицензия частного пилота требует тех же стандартов, как и лицензия профессионального водителя. Для ее получения требуется десять лет без приступов и без лекарств. Лица, не отвечающие этому требованию, могут приобрести ограниченную лицензию, если у них не было судорог в течение пяти лет.
Поддержка
Существуют организации, обеспечивающие поддержку для людей и семей, пострадавших от эпилепсии. Кампания Out of the Shadows, объединившая усилия Всемирной организации здравоохранения, Международной лиги борьбы с эпилепсией и Международного бюро по эпилепсии, оказывает помощь эпилептикам на международном уровне. Объединенный Совет по Эпилепсии обслуживает Великобританию и Ирландию. В США, Фонд Эпилепсии является государственной организацией, которая работает для того, чтобы улучшить восприятие пациентов с заболеванием в обществе, их способность функционировать в обществе и содействовать проведению научных исследований для лечения эпилепсии. Фонд эпилепсии, некоторые больницы и некоторые люди также ведут группы поддержки в Соединенных Штатах.
Исследования
Предсказание судорог – это попытки спрогнозировать эпилептические припадки, основываясь на данных ЭЭГ, прежде чем они произойдут. По состоянию на 2011 год, не было разработано эффективного механизма для прогнозирования припадков. Запуск судороги, или повторяющееся воздействие событий, которые могут вызвать судороги, в конечном итоге приводит к тому, что припадки вызываются более легко. Этот метод использовался для создания животных моделей эпилепсии. Генная терапия в настоящее время изучается при некоторых типах эпилепсии. Польза лекарств, которые изменяют иммунную функцию, такие как внутривенные иммуноглобулины, плохо подтверждается доказательствами. Неинвазивная стереотаксическая радиохирургия, по состоянию на 2012 год, сравнима по эффективности со стандартной хирургией некоторых типов эпилепсии. Были обнаружены общие участки мозга, в которых начинаются судороги, а также нейронные сети, затронутые в большинстве случаев эпилепсии. Предпринимаются усилия, чтобы выяснить, как происходит эпилепсия, чтобы принять во внимание различные области мозга и время их активности.
Saraceno, B; Avanzini, G; Lee, P, eds. (2005). Atlas: Epilepsy Care in the World (PDF). World Health Organization. ISBN 92-4-156303-6. Retrieved 20 December 2013.
Wilner, Andrew N. (2008). Epilepsy 199 answers: a doctor responds to his patients" questions (3rd ed.). New York: Demos Health. p. 52. ISBN 978-1-934559-96-3
Jerome Engel, ed. (2008). Epilepsy: a comprehensive textbook (2nd ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 426. ISBN 9780781757775.
Pedersen, Mangor; Curwood, Evan K; Vaughan, David N; Omidvarnia, Amir H; Jackson, Graeme D (2016). «Abnormal Brain Areas Common to the Focal Epilepsies: Multivariate Pattern Analysis of fMRI.». Brain connectivity. doi:10.1089/brain.2015.0367. PMID 26537783. Lay summary. Patients with extratemporal focal epilepsy have common areas of abnormality (ReHo and DCw measures), including the ipsilateral piriform cortex, temporal neocortex, and ventromedial prefrontal cortex. ReHo shows additional increase in the «salience network» that includes anterior insula and anterior cingulate cortex. DCw showed additional effects in the ipsilateral thalamus and striatum. These brain areas may represent key regional network properties underlying focal epilepsy.

Эпилепсия – что это такое? Патология головного мозга, проявляющаяся кратковременными, внезапными приступами, не спровоцированными видимыми внешними факторами. Избыточный (аномальный) разряд нейронов мозга вызывает эпилептический приступ, в результате которого спонтанные транзисторные феномены складываются в определенную клиническую картину – нарушения двигательно-моторных, психических, вегетативных, чувствительных функций, потеря и изменение сознания и пр.
Эпилепсия относится к достаточно распространенным неврологическим патологиям. По данным ВОЗ, каждый сотый житель планеты сталкивается с эпилептическими припадками. Приступы, спровоцированные опухолью головного мозга, черепно-мозговой травмой и иными отчетливо наблюдаемыми причинами, не всегда свидетельствуют об имеющейся у пациента эпилепсии.
Причины возникновения эпилепсии
До настоящего времени точные причины возникновения эпилепсии не установлены. Ученые предполагают, что основным фактором риска патологии является наследственность (до 40% всех случаев развивается у пациентов, родственники которых страдали данным заболеванием).
Как правило, приступу эпилепсии предшествуют расстройства сна, головокружение, шум в ушах, ощущение онемения языка и губ, ком в горле, потеря аппетита, общая слабость, вялость пациента, а также чрезмерная раздражительность и мигренеобразная боль. Перед припадком у всех эпилептиков возникает аура длительностью в несколько секунд, после чего возможна потеря сознания и следующие клинические проявления:
- выкрики в связи со спазмом в голосовой щели;
- тонические судороги и характерным запрокидыванием головы, напряженностью тела и конечностей (фаза длится до 20 секунд);
- прерывистость дыхания с набуханием сосудов в области шеи;
- бледность кожных покровов;
- сжатие челюстей под воздействием судорог;
- клонические судороги, проявляющиеся вслед за тонической фазой, с толчкообразными движениями мышц тела, конечностей и шеи;
- западение языка, хриплое и шумное дыхание, выделение пены изо рта, иногда вместе с кровью вследствие прикусывания щеки или языка (данная фаза имеет продолжительность до 3 минут);
- ослабление судорог и полное расслабление тела пациента.
 Лечение эпилепсии
Лечение эпилепсии
После полного обследования пациента и изучения результатов МРТ и ЭЭГ врач назначает адекватное лечение, направленное на прекращение эпилептических припадков и улучшение качества жизни. В 70% случаев своевременная терапия устраняет риск возникновения новых приступов. В стационар пациента доставляют в следующих случаях: первый приступ эпилепсии (ранее никаких отклонений не наблюдалось), эпилептический статус (судорожные приступы, повторяющиеся друг за другом без промежутков), необходимость оперативного вмешательства.
Монотерапия – один из основных принципов назначения препаратов против эпилепсии.
Прием противоэпилептических лекарственных форм (окскарбазепин, типирамат, леветирацетам, карбамазепин, вальпроевая кислота) осуществляется только под наблюдением доктора в связи с возможными побочными эффектами. Требуется постоянный контроль концентрации активных соединений в крови. Дозу назначают в каждом индивидуальном случае. Выбор препарата и дозировка зависит от возраста, пола пациента, сопутствующих патологий и формы эпилепсии.
Оказание помощи во время приступа эпилепсии:
- положить человека на ровную поверхность, под голову подложить мягкий валик (перемещение в другое место нежелательно);
- судороги и движения пациента нельзя ограничивать;
- зубы разжимать нельзя;
- для предупреждения западания языка и проникновения слюны в дыхательные пути голову пациента укладывают на бок;
- в случае рвоты не только голову, но и все тело человека аккуратно переворачивают на бок;
- окончание приступа может сопровождаться нарушением памяти, слабостью, спутанностью сознания, поэтому человеку необходимо придти в себя в течение получаса;
- после окончания припадка пациента следует доставить домой и дать выспаться на протяжении нескольких часов.
Осложнения при эпилепсии и профилактика
Приступ, длящийся более 30 минут, называют эпилептическим статусом. Чаще всего состояние развивается на фоне резкой отмены принимаемых противоэплептических препаратов. Итогом данного состояния может явиться остановка сердца, нарушение дыхательной деятельности, попадание рвотных массы органы дыхания, отек головного мозга, кома и даже летальный исход.
Вторичную эпилепсию предотвращает выполнение следующих рекомендаций:
- отказ от курения и употребления алкоголем;
- исключение из рациона кофеинсодержащих продуктов (чай черный, энергетики, кофе);
- минимизация потребления тяжелых блюд;
- здоровый сон;
- недопущение переохлаждения или перегревания организма;
- защита от любых травм головы, сотрясений мозга;
- обогащение рациона свежими плодами и молочными продуктами;
- регулярные длительные прогулки;
- чередование режима труда и отдыха.
Народные рецепты от эпилепсии
Применение средств нетрадиционной медицины является лишь вспомогательным лечением и должно быть согласовано с наблюдающим пациента специалистом.
 ➡ Ароматерапия.
Для пациентов с эпилепсией рекомендуется ежедневно проводить ароматизицию помещения с эфирным маслом мирры (5-7 капель на 15 кв. метров). Помогает и раскладка в комнате кусочков смолы мирры.
➡ Ароматерапия.
Для пациентов с эпилепсией рекомендуется ежедневно проводить ароматизицию помещения с эфирным маслом мирры (5-7 капель на 15 кв. метров). Помогает и раскладка в комнате кусочков смолы мирры.
➡ Лечебные ванны. Приготовить отвар душистого свежего сена из лесных трав (две-три горсти травы протомить на малом огне в 3 литрах воды, профильтровать и влить в наполненную теплой водой ванну, время процедуры – четверть часа, периодичность – раз в несколько дней).
➡ Утренняя роса . Пропитайте росой, выпадающей на растениях на рассвете, простыню или покрывало, обернитесь в ткань и посидите до полного ее высыхания.
➡ Душица. 10 гр сухой травы душицы запаривают в термосе в 300 мл кипятка, дают настояться около 2 часов и фильтруют. Прием процеженного настоя – по ½ стакана трижды в день до еды в теплом виде. Лечение длительное – до 3 лет.
➡ Лаванда. Отвар лаванды обладает успокаивающим действием, нормализует сон и улучшает состояние нервной системы. Чайную ложку сухой травы заваривают в стакане кипятка, а затем томят на водяной сауне около 5 минут. Остуженный при комнатной температуре напиток процеживают и принимают по стакану после ужина или перед сном. Курс лечения составляет 2 недели.
➡ Сбор трав. Корень девясила, цветы хмеля , траву ясменника, мелиссы и мяты соединить в равной пропорции. Сбор измельчить в ступе или кофемолке и использовать для приготовления настоя: столовую ложку растений запарить в термосе в стакане кипятка, настоять на протяжении 2 часов, профильтровать. Прием напитка по 2 стакана в сутки (следует подобрать индивидуальную дозу, опираясь на ощущения). Курс лечения – 2 месяца.
➡ От припадка. Некоторые народные лекари рекомендуют во время приступа положить левую руку пациента на пол и наступить (слегка) на мизинец.
➡ Шлемник байкальский. От эпилепсии хорошо помогает настойка корней шлемника . Рецепт популярен в Сибири и на Дальнем Востоке. Сырье настаивают в медицинском спирте в пропорции 1:10 на протяжении 10 суток. Прием по 20 капель, разведенных в половине стакана питьевой воды, за полчаса до основных трапез (три раза в день).
Естественно, что страдающий эпилепсией человек не может водить машину, ездить в командировки, заступать в ночные смены, плавать в открытых водоемах без сопровождающих, работать с автоматизированными механизмами. Большая часть пациентов, получающих адекватное лечение и соблюдающих все рекомендации и назначения, ведут нормальный образ жизни без приступов. Будьте здоровы!
Эпилепсия – стара, как мир. О ней еще 5000 лет до Рождества Христова передовые умы древнего Египта оставили свои сообщения. Не считая ее священной, а связывая с поражением головного мозга (ГМ), странную болезнь за 400 лет до нашей эры описал великий врач всех времен и народов Гиппократ. От эпилептических припадков страдали многие личности, признанные незаурядными . Например, человек, наделенный многочисленными талантами – Гай Юлий Цезарь, вошедший в наш мир за 100 лет до начала нового летоисчисления, известен не только своими подвигами и достижениями, его тоже не миновала чаша сия, он болел эпилепсией. На протяжении многих веков список «друзей по несчастью» пополняли другие великие люди, которым болезнь не мешала заниматься государственными делами, совершать открытия, творить шедевры.
Словом, сведения об эпилепсии можно почерпнуть из многих источников, которые к медицине имеют весьма отдаленное отношение, но, тем не менее, опровергают установившееся мнение, что эта болезнь обязательно ведет к изменению личности. Где-то ведет, а где-то нет, поэтому под понятием эпилепсия скрывается далеко не однородная группа патологических состояний, объединенных присутствием периодически повторяющегося характерного признака – судорожного приступа.
Очаг плюс готовность
В России эпилепсию называют падучей болезнью, так повелось из древности.
В большинстве случаев эпилепсия проявляется периодически возникающими приступами и . Однако симптоматика эпилепсии многообразна и не ограничивается двумя названными симптомами, к тому же припадки бывают лишь с частичной утратой сознания, а у детей нередко протекают в виде абсансов (кратковременное отключение от внешнего мира без судорог).

Что такого происходит в голове человека, коль он теряет сознание и начинает биться в судорогах? Неврологи и психиатры указывают, что своим развитием эта болезнь обязана двум составляющим – формированию очага и готовностью головного мозга ответить на раздражение нейронов, локализованных в этом очаге.
Очаг судорожной готовности формируется в результате различных поражений какой-то зоны головного мозга (травма, инфекция, опухоль). Образованный вследствие повреждения или хирургического вмешательства рубец или раздражают нервные волокна, они возбуждаются, что и приводит к развитию судорог. Распространение импульсов на всю кору головного мозга выключает сознание пациента.
Что касается судорожной готовности, то она бывает разной (порог высокий и низкий). Высокая судорожная готовность коры проявит себя при минимальном возбуждении в очаге или даже в отсутствии самого очага (абсансы). Но может быть и другой вариант: очаг большой, а судорожная готовность низкая, тогда приступ протекает при полностью или частично сохраненном сознании.
Главное из сложной классификации

Эпилепсия по Международной классификации включает более 30 форм и синдромов , поэтому ее (и синдромы) разграничивают с эпилептическими припадками, имеющими столько же или еще больше вариантов. Не станем мучить читателя списком сложных названий и определений, а попытаемся выделить главное.
Эпилептические припадки (в зависимости от их характера) разделяются на:
- Парциальные (локальные, фокальные) . Они, в свою очередь, делятся на простые, которые протекают без особых нарушений функции головного мозга: приступ прошел – человек в здравом уме, и сложные: после приступа пациент еще некоторое время дезориентирован в пространстве и времени, а, кроме этого, у него отмечаются функциональные нарушения в зависимости от зоны поражения ГМ.
- Первично-генерализованные , протекающие с вовлечением обоих полушарий ГМ, группа генерализованных припадков состоит из абсансов, клонических, тонических, миоклонических, тонико-клонических, атонических типов;
- Вторично-генерализованные возникают, когда парциальные припадки уже идут полным ходом, это происходит потому, что фокальная патологическая активность, не ограничиваясь одним участком, начинает затрагивать все области головного мозга, приводят к развитию судорожного синдрома и .
Следует отметить, что при тяжелых формах болезни у отдельных пациентов нередко наблюдается присутствие сразу нескольких разновидностей эпиприпадков.
Классифицируя эпилепсию и синдромы, основываясь на данных электроэнцефалограммы (ЭЭГ), выделяют следующие варианты:
- Обособленную форму (фокальную, парциальную, локальную) . В основе развития фокальной эпилепсии лежит нарушение процессов метаболизма и кровоснабжения в отдельно взятой зоне головного мозга, в этой связи различают височную (нарушение поведения, слуха, мыслительной деятельности), лобную (проблемы с речью), теменную (преобладают двигательные расстройства), затылочную (координационные и зрительные нарушения).
- Генерализованную эпилепсию , которая на основании дополнительных исследований (МРТ, КТ), подразделяется на симптоматическую эпилепсию (сосудистая патология, киста головного мозга, объемное образование) и идиопатическую форму (причина не установлена).
Следующие друг за другом припадки в течение получаса и более, не позволяющие больному эпилепсией вернуться в сознание, создают реальную угрозу жизни пациента. Такое состояние называется эпилептическим статусом , который тоже имеет свои разновидности, однако самым тяжелым из них признан тонико-клонический эпистатус.
Причинные факторы

Не глядя на солидный возраст эпилепсии и неплохую изученность, до сих пор происхождение многих случаев болезни остаются невыясненным. Чаще всего ее появление связывают:

Очевидно, что, исходя из причин, почти все формы являются приобретенными , исключение составляет лишь доказанный вариант семейной патологии (ген, ответственный за болезнь). Происхождение почти половины (около 40%) всех зарегистрированных случаев эпилептических нарушений или похожих на них состояний, остается загадкой. Откуда они пошли, что стало причиной эпилепсии – можно только предполагать. Такую форму, развивающуюся без видимых причин, называют идиопатической, в то время, как болезнь, связь которой с другими соматическими заболеваниями явно обозначена, именуют симптоматической.
Предвестники, признаки, аура
Больного-эпилептика по внешнему виду (в спокойном состоянии) не всегда возможно выделить из толпы. Другое дело, если начинается припадок. Тут же найдутся грамотные люди, способные поставить диагноз: эпилепсия. Все происходит потому, что болезнь протекает периодически: период приступа (яркий и бурный) сменяется затишьем (межприступным периодом), когда симптомы эпилепсии вообще исчезают или остаются как клинические проявления заболевания, повлекшего эпиприпадки.
Главным признаком эпилепсии, распознаваемым даже людьми, далекими от психиатрии и неврологии, считается большой эпилептический припадок , для которого характерно внезапное, не связанное с определенными обстоятельствами, начало. Изредка, правда, удается выяснить, что за пару дней до приступа у пациента было плохое самочувствие и настроение, болела голова, пропал аппетит, трудно было уснуть, однако человек не воспринял эти симптомы, как предвестники надвигающегося эпиприпадка. Между тем, большинство больных эпилепсией, имеющих внушительный стаж болезни, все же учится заранее предугадывать приближение приступа.

А сам приступ протекает так : сначала (в течение нескольких секунд) обычно появляется аура (хотя приступ может начинаться и без нее). Она имеет всегда одинаковый характер только у одного конкретного пациента. Но многое число больных и разные зоны раздражения в их головном мозге, дающие начало эпилептического разряда, создают и разные виды ауры:
- Психическая больше характерна для поражения височно-теменной области, клиника: больной чего-то пугается, в его глазах застывает ужас или, наоборот, лицо выражает состояние блаженства и радости;
- Моторная – появляются всякого рода движения головы, глаз, конечностей, которые явно не зависят от желания больного (двигательный автоматизм);
- Сенсорная аура характеризуется самыми разнообразными нарушениями восприятия;
- Вегетативная (поражение сенсорномоторной области) проявляется кардиалгией, тахикардией, удушьем, гиперемией или бледностью кожных покровов, тошнотой, болями в животе и др.
- Речевая: речь наполняется непонятными выкриками, бессмысленными словами и фразами;
- Слуховая – о ней можно говорить, когда человек слышит все, что угодно: ор, музыку, шорох, которых на самом деле просто нет;
- Обонятельная аура весьма характерна для височной эпилепсии: крайне неприятный запах смешивается со вкусом веществ, не составляющих нормальную пищу человека (свежая кровь, металл);
- Зрительная аура возникает при поражении затылочной зоны. У человека появляются видения: разлетающиеся ярко- красные искры, блестящие движущиеся предметы, наподобие новогодних шаров и лент, перед глазами могут вырисовываться лица людей, конечности, фигуры животных, а иногда поля зрения выпадают или наступает полный мрак, то есть, зрение вовсе теряется;
- Сенситивная аура «обманывает» больного эпилепсией по-своему: ему становится холодно в натопленной комнате, по телу начинают «ползать мурашки», конечности немеют.
Классический пример
Многие люди и сами могут рассказать о симптомах эпилепсии (видели), поскольку бывает, что приступ застает больного на улице, где в очевидцах нет недостатка. К тому же, пациенты, страдающие тяжелой формой эпилепсии, обычно далеко от дома не уходят. В районе их проживания всегда найдутся люди, которые узнают в бьющемся в конвульсиях человеке своего соседа. А нам, скорее всего, остается лишь напомнить об основных симптомах эпилепсии и описать их последовательность:

Постепенно человек приходит в чувство, сознание возвращается и (очень часто) больной эпилепсией тут же забывается глубоким сном. Проснувшись вялым, разбитым, не отдохнувшим, пациент ничего вразумительного о своем припадке сказать не может – он его просто не помнит.
Это классическое течение генерализованного эпилептического припадка , но, как указывалось выше, парциальные варианты могут протекать по-разному, их клинические проявления определяются зоной раздражения в коре ГМ (характеристика очага, его происхождение, что в нем происходит). Во время парциальных припадков могут присутствовать посторонние звуки, вспышки света (сенсорные признаки), боль в желудке, потливость, изменение цвета кожных покровов (вегетативные признаки), а также разные психические расстройства. Кроме этого, приступы могут проходить лишь с частичным нарушением сознания, когда пациент в некоторой мере понимает свое состояние и воспринимает происходящие вокруг события. Эпилепсия многообразна в своих проявлениях…
Таблица: как отличить эпилепсию от обморока и истерики
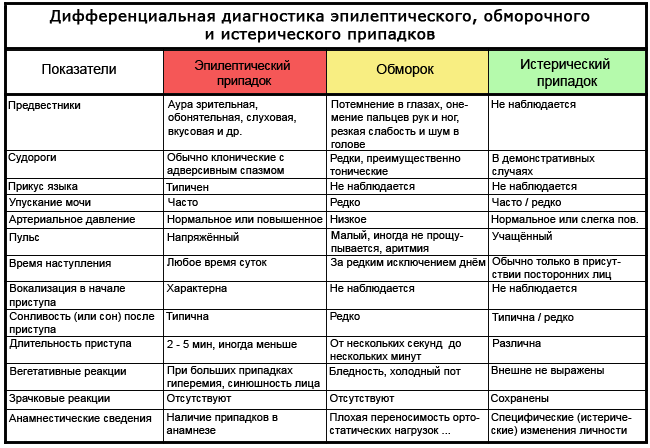
Самая нехорошая форма – височная
Из всех форм болезни больше всего хлопот и врачу, и пациенту доставляет височная эпилепсия . Нередко, помимо своеобразных приступов, она имеет другие проявления, влияющие на качество жизни больного и его родственников. Височная эпилепсия приводит к изменению личности.

В основе данной формы болезни находятся психомоторные припадки с предшествующей характерной аурой (больного охватывает внезапный страх, в области желудка появляются отвратительные ощущения и такой же отвратительный запах вокруг, появляется чувство, что все это уже было). Припадки проявляются по-разному, однако очевидно, что различные движения, усиленное глотание и другие симптомы абсолютно не контролируются больным, то есть, происходят сами по себе, независимо от его воли.
С течением времени близкие пациента все чаще замечают, что беседа с ним становится затруднительной, он зацикливается на мелочах, которые считает важными, проявляет агрессию, садистские наклонности. В конечном итоге, больной эпилепсией окончательно деградирует.
Данная форма эпилепсии чаще других требует радикального лечения, иначе справиться с ней просто не удается.
Став свидетелем припадка – помощь при приступе эпилепсии

важные правила при приступе
Став свидетелем эпилептического припадка, любой человек обязан оказать помощь, возможно, от этого зависит жизнь больного эпилепсией. Безусловно, никакими действиями нельзя резко остановить приступ, коль он начал свое развитие, однако помощь при эпилепсии это и не подразумевает, алгоритм может выглядеть следующим образом:
- Необходимо максимально оградить больного от травмирования при падении и судорогах (убрать колющие и режущие предметы, подложить что-то мягкое под голову и туловище);
- Быстро освободить больного от давящих аксессуаров, снять ремень, пояс, галстук, расстегнуть крючки и пуговицы на одежде;
- Во избежание западания языка и удушья повернуть голову пациента и стараться удерживать руки и ноги во время судорожного приступа;
- Ни в коем случае не пытаться силой разжать рот (можно самому пострадать) или вставить какие-то твердые предметы (больной легко их может раскусить, подавиться или пораниться), между зубов можно и нужно положить свернутое полотенце;
- Вызвать «неотложку», если приступ затягивается, а признаки, что он проходит не появляются – это может указывать на развитие эпистатуса.

Если возникает необходимость оказания помощи при эпилепсии у ребенка , то действия, в принципе, аналогичны описанным, правда, уложить на кровать или другую мягкую мебель проще, удержать – тоже. Сила эпиприпадка велика, но у детей ее все-таки меньше. Родители, которые видят приступ не впервые, обычно знают, что делать или не делать:
- Нужно положить на бок;
- Не пытаться силой открыть рот или делать искусственное дыхание во время судорог;
- При температуре быстро поставить ректальную жаропонижающую свечу.
«Скорую» вызывают, если раньше подобного не было или приступ продолжается более 5 минут, а также при травмировании или при нарушении дыхания.
Видео: первая помощь при эпилепсии – программа “Здоровье”
ЭЭГ ответит на вопросы

Все приступы с потерей сознания, независимо протекали они с судорогами или обошлось без них, требуют изучения состояния головного мозга. Диагноз эпилепсии ставят после специального исследования, которое называется , причем, современные компьютерные технологии позволяют не только обнаружить патологические ритмы, но и определить точную локализацию очага повышенной судорожной готовности.
Для выяснения происхождения болезни и утверждения диагноза больным эпилепсией нередко расширяют круг диагностических мероприятий за счет назначения:
- Консультации офтальмолога (исследование состояния сосудов глазного дна);
- Биохимических лабораторных тестов и ЭКГ.
Между тем, очень плохо, когда человек получает подобный диагноз, когда на самом деле никакой эпилепсии не имеет. Приступы могут быть редкими, а врач, порой, перестраховываясь, не осмеливается полностью отмести диагноз.
Что написано пером – не вырубить топором
Чаще всего «падучая» болезнь сопровождается судорожным синдромом, однако диагноз «эпилепсия» и диагноз «судорожный синдром» не всегда тождественны друг другу, ведь судороги могут быть вызваны определенными обстоятельствами и произойти раз в жизни. Просто здоровый мозг очень выраженно отреагировал на сильный раздражитель, то есть, это его ответ на какую-то другую патологию (лихорадка, отравления и пр.).

К сожалению, судорожный синдром, возникновение которого обусловлено различными причинами (отравление, тепловой удар) иной раз способен круто повернуть жизнь человека , особенно, если он мужского пола и ему 18. Выданный без службы в армии военный билет (судорожный синдром в анамнезе), полностью лишает права получить водительское удостоверение или быть допущенным к определенным профессиям (на высоте, возле движущихся механизмов, у воды и т. д.). Хождение по инстанциям результаты дает редко, снять статью бывает сложно, инвалидность «не светит» – так и живет человек, чувствуя себя ни больным, ни здоровым.
У пьющих людей судорожный синдром нередко называют алкогольной эпилепсией, так проще сказать. Однако, наверное, каждый знает, что судороги у алкоголиков появляются после длительного запоя и подобная «эпилепсия» проходит, когда человек полностью прекращает пить, поэтому такую форму болезни можно вылечить рекультурацией или другим методом борьбы с зеленым змием.
А ребенок может и перерасти

Детская эпилепсия встречается чаще, чем установленный диагноз данного заболевания у взрослых, кроме этого, сама болезнь тоже имеет ряд отличий, например, другие причины возникновения и разное течение. У детей симптомы эпилепсии могут проявляться лишь абсансами, которые представляют собой частые (несколько раз в день) приступы очень кратковременной потери сознания без падения, судорог, пены, сонливости и прочих признаков. Ребенок, не прерывая начатых дел, на несколько секунд отключается, взгляд устремляет в одну точку или закатывает глазки, замирает, а затем, как ни в чем не бывало, продолжает заниматься или разговаривать дальше, даже не подозревая, что секунд 10 «отсутствовал».
Детской эпилепсией часто считают судорожный синдром, обусловленный повышением температуры или другими причинами. В случаях, если происхождение припадков установлено, родители могут рассчитывать на полное излечение: причина устранена – ребенок здоров (хотя фебрильные судороги никакой отдельной терапии и не требуют).
Сложнее обстоят дела с детской эпилепсией, этиология которой остается неизвестной, а частота приступов не снижается . За такими детьми придется постоянно наблюдать и длительно лечить.
Что касается абсансных форм, то их чаще имеют девочки, заболевают где-то перед самой школой или в первом классе, некоторое время (лет 5-6-7) страдают, затем приступы начинают посещать все реже, а потом и вовсе проходят («дети перерастают» – говорят люди). Правда, в некоторых случаях абсансы трансформируются в другие варианты «падучей» болезни.
Видео: судороги у детей – доктор Комаровский
Все не так просто
Лечится ли эпилепсия? Конечно, лечится. А вот во всех ли случаях можно ожидать полной ликвидации болезни – это уже другой вопрос.

Лечение эпилепсии зависит от причин возникновения судорожных приступов, формы болезни, локализации патологического очага, поэтому, прежде чем приступить к выполнению поставленной задачи, больного эпилепсией всесторонне обследуют (ЭЭГ, МРТ, КТ, УЗИ печени и почек, лабораторные анализы, ЭКГ и др.). Все это делается для того, чтобы:
- Выявить причину – возможно, ее получится искоренить быстро, если судорожные припадки вызваны опухолью, кистой и т. п.
- Определить, как больной будет лечиться: дома или в условиях стационара, какие меры будут направлены на решение проблемы – консервативная терапия или хирургическое лечение;
- Подобрать препараты, а заодно объяснить родственникам, каков может быть ожидаемый результат и каких побочных эффектов следует остерегаться при их приеме в домашних условиях;
- В полной мере обеспечить пациенту условия для предупреждения приступа, больной должен быть информирован, что ему полезно, что вредно, как вести себя в быту и на работе (или учебе), какую профессию выбрать. Как правило, беречь себя пациента учит лечащий врач.
Чтобы не провоцировать приступы больной эпилепсией должен достаточно спать, не нервничать по пустякам, избегать излишнего влияния высоких температур, не переутомляться и очень серьезно относиться к назначенным препаратам.
Таблетки и радикальная ликвидация
Консервативная терапия заключается в назначении противоэпилептических таблеток, которые лечащий врач выписывает на специальном бланке и которые свободно в аптеке не продаются. Это может быть карбамазепин, конвулекс, дифенин, фенобарбитал и др. (в зависимости от характера припадков и формы эпилепсии). Таблетки имеют побочные эффекты, вызывают сонливость, затормаживают, снижают внимание, а их резкая отмена (по собственной инициативе) приводит к учащению или возобновлению приступов (если, благодаря препаратам, с болезнью удавалось справляться).

Не следует думать, что определение показаний к оперативному вмешательству – простая задача. Безусловно, если причиной эпилепсии обозначена аневризма мозгового сосуда, опухоль головного мозга, абсцесс, то здесь все понятно: проведенная успешно операция избавит пациента от приобретенной болезни – симптоматической эпилепсии.
Сложно решить проблему с судорожными приступами, возникновение которые обусловлено патологией, невидимой глазом , или еще хуже, если происхождение заболевания остается тайной. Такие больные, как правило, вынуждены жить на таблетках.
Предполагаемая хирургическая операция – тяжкий труд и больного, и врача, нужно пройти обследования, которые проводятся только в специализированных клиниках (позитронно-эмиссионная томография для исследования метаболизма головного мозга), разработать тактику (трепанация черепа?), привлечь смежных специалистов.
Самой частой претенденткой на хирургическое лечение является височная эпилепсия, которая не только тяжело протекает, но и приводит к изменению личности.
Жизнь должна быть полноценной
Очень важно при лечении эпилепсии максимально приблизить жизнь пациента к полноценной и насыщенной, богатой интересными событиями, чтобы он не чувствовал себя ущербным. Беседы с врачом, правильно подобранные препараты, внимание профессиональной деятельности пациента во многом помогают решать подобные задачи. Кроме этого, больного учат, как вести себя, чтобы самому не провоцировать приступ:

- Рассказывают о предпочтительной диете (молочно-растительный рацион);
- Запрещают употребление алкогольных напитков и курение;
- Не рекомендуют частое употребление крепких «чаев-кофеев»;
- Советуют избегать всех излишеств, имеющих приставку «пере» (переедание, переохлаждение, перегревание);
Особые проблемы возникают при трудоустройстве пациента, ведь группу инвалидности получают люди, которые, уже не могут работать (частые судорожные припадки). Выполнять работу, не связанную с высотой, механизмами в состоянии движения, при повышенных температурах и прочее, способны многие больные эпилепсией, но как это будет сочетаться с их образованием и квалификацией? В общем, поменять или найти работу пациенту бывает очень и очень сложно, врачи нередко боятся подписать бумажку, а на свой страх и риск работодатель тоже брать не хочет… А по правилам, трудоспособность и инвалидность зависят от частоты приступов, формы болезни, времени суток, когда наступает припадок. Скажем, больного, которого судороги одолевают по ночам, освобождают от ночных смен и командировок, а появление приступов в дневное время ограничивает профессиональную деятельность (целый список ограничений). Частые припадки с изменением личности ставят вопрос о получении группы инвалидности.
Мы не станем лукавить, если будем утверждать, что жить больному эпилепсией действительно нелегко, ведь каждому хочется достичь чего-то в жизни, получить образование, заняться карьерой, построить дом, заработать материальные блага. Многие люди, которым по молодости в силу каких-то обстоятельств было прилеплено «эпи» (а там был всего лишь судорожный синдром), вынуждены постоянно доказывать, что они нормальны, что никаких приступов вот уже 10 или 20 лет нет, а им настойчиво пишут, что нельзя работать у воды, у огня и так далее. Тогда можно представить, каково человеку, когда эти приступы все же имеют место, поэтому избегать лечения никак не следует, пусть лучше эта болезнь будет глубоко спрятана, если ее нельзя искоренить полностью.
Видео: эпилепсия в программе “О самом главном!”
На ваш вопрос ответит один из ведущих .
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вуза
Эпилепсия - короткие замыкания в мозге, приводящие к судорогам и прочим приступам.
Стоит заметить, что для диагностики в первую очередь важны именно ничем не вызванные
приступы на фоне полного благополучия, без каких-либо провоцирующих факторов.
Однако спровоцированные вспышками света и иные рефлекторные приступы также должны рассматриваться как эпилепсия, а судорожные приступы, спровоцированные факторами, которые временно
снижают судорожный порог (сотрясение , алкоголь), - нет.
Формы
Припадки
Разновидностей приступов описано космическое количество, классификация раздулась, но можно выделить наиболее интересные.
Эпилептические приступы выглядят, к вящему разочарованию обычного человека, насмотревшегося телевизора, совсем не так, как он себе представляет. Эпиприступ почти никогда не сопровождается тряской, как от удара током, не бывает диких размахиваний руками, и звуки от человека в этот момент похожи не на крики умалишённого, а на стоны/невнятное пыхтение/бормотание.
В общем, никакого театра, но достаточно чтобы неподготовленный человек запаниковал и наделал в штаны потерял бдительность.
- Генерализованные - классика эпилепсии, именно при этом типе приступов происходят бесконтрольные сокращения мышц, потеря мочи, падения, крики и прочие судороги.
- Абсансы - только у детей, внешне выглядят как «залипание» человека на несколько секунд, иногда с простыми стереотипными автоматизмами вроде поглаживания волос.
- Парциальные - самые распространённые, почти не похожие на большие припадки, поскольку в простом варианте даже не затрагивают сознание - проявляются лишь судорогами в руке/ноге/другом ограниченном отделе тела; сложные напоминают абсансы.
Эквиваленты
Психические (или эпилептические) эквиваленты припадков - это заменяющие приступы проявления нарушений психической деятельности пациента с эпилепсией, не сопровождающиеся судорогами или падениями, но непременно приправленные амнезией.
- Самый обыденный и показательный пример - снохождение , когда человек в состоянии сумеречного помрачения сознания встаёт ночью с кровати, ходит, совершает подчас достаточно сложные действия, а затем засыпает и не помнит эти события после пробуждения.
- Амбулаторные автоматизмы - стереотипные движения, иногда достаточно сложные (вплоть до одевания/раздевания), включающие в том числе бредовую или аффективную симптоматику.
- Ещё бывают: эпилептические онейроид, параноид, делирий и ступор.
Как это работает
По какой-либо из причин (нередко неустановленной) в головном мозге формируется очаг, в котором периодически синхронно возбуждаются все нервные клетки. Очаг - условное понятие: нет возможности установить конкретные его границы, поэтому при эпилепсии в большинстве случаев нельзя взять и вырезать что-то хирургом.
Причины и периодичность возбуждения клеток в этом очаге также достаточно редко объяснимы, но по конкретным приступам мы можем сказать, какой участок мозга вовлекается в процесс, а значит подобрать лечение.
Доктор, что со мной будет?
Эпилепсией может заболеть любой человек, любого пола и в любом возрасте, без каких-либо обязательных наследственных или врождённых предрасполагающих факторов.
Вторая (после приступов) главная жалоба большинства эпипациентов - частая головная боль (особенно в составе мигрени), поэтому важно их чётко дифференцировать: и там и там аура, головная боль, когнитивные нарушения, зрительные феномены.
Лечение
Лечение может показаться несколько сомнительным в плане успеха, но случаи стойкой ремиссии периодически появляются, и нужно надеяться на это, хотя таблетки придётся принимать очень долго.
Первоочередная задача - добиться прекращения приступов при минимальном приёме лекарств и с отсутствием побочных эффектов; такое достигается у более чем 60% пациентов - весьма ободряющая статистика.
Конкретный препарат всегда должен выбираться доктором с учётом возраста и пола пациента, специфики конкретно его эпилептического синдрома, переносимости, эффективности, безопасности, фармакокинетики, механизмов действия и ещё многих и многих других факторов, о которых знать нужно только эпилептологам.
К сожалению, бывают пациенты с резистентными к препаратам приступами или же непереносимостью побочек АЭП - тогда приходится прибегать к особой фармакологической магии в виде комбинаций препаратов. Подробнее - в основной статье.
Ещё
- «Фиолетовый день» 26 марта - день борьбы с эпилепсией.
Примечания
| Эпилепсия обнаруживается с помощью молотка. | |||||
|---|---|---|---|---|---|
| |||||














