В серии исследований, основанных на данных биопсии печени, доказана возможность прогрессирования неалкогольного стеатогепатита до цирроза с утратой характерных гистологических признаков стеатогепатита. Исчезновение жировой инфильтрации может быть обусловлено нарушением кровоснабжения или снижением проходимости синусоидальных вен и нарушением поступления липопротеинов в цирротическую печень. Ряд дополнительных исследований позволяет предполагать, что большинство случаев «криптогенного» цирроза, представляющего очень однородную группу, является результатом подобных процессов. Примерно две трети таких пациентов в числе наиболее распространенных показаний к трансплантации печени имеют основные факторы риска неалкогольной жировой болезни печени. Среди пациентов, перенесших трансплантацию печени по поводу «криптогенного» цирроза, у 17 пациентов из 30 выявлены основные признаки неалкогольного стеатогепатита, а дополнительные критерии отмечены еще у 10 пациентов. Значительное увеличение частоты развития стеатоза и стеатогепатита после трансплантации печени по поводу криптогенного цирроза также свидетельствует в пользу этой теории.
В серии исследований пациентов с различными формами жировой болезни печени, где диагноз ставили на основании данных рентгеновских методов исследования, очаговый стеатоз отмечали примерно в 15% случаев, а участки нормальной ткани печени на фоне стеатоза — в 9% случаев; два года спустя, повторная биопсия по поводу увеличения активности ферментов печени. На препарате ткани печени заметен стеатоз, через три года к нему присоединилось умеренное , через четыре года после операции у пациента появился асцит, при повторной биопсии печени заметен ранний цирроз с мостовидным фиброзом и уменьшением жировой инфильтрации гепатоцитов. Длинная стрелка указывает на фиброзные тяжи.
Ассоциация между понятиями «печень» и «отложение жиров» отражена в значении латинского названия печени и соответствующего современного греческого термина, оба произошли от терминов, обозначающих печень откормленных животных. Первое научное описание стеатоза было сделано в XIX веке, когда Вирхов разработал классификацию различных типов жировой инфильтрации печени. Были описаны цвет, форма и консистенция печени с жировой инфильтрацией, доказано присутствие жировых капель в клетках печени. Морган в 1870-х годах описал связь между ожирением и перееданием. Намного позже эти наблюдения были расширены, Зельман сообщил о поражении печени с фиброзом и ранним циррозом у пациентов с ожирением и без употребления значительного количества алкоголя в анамнезе. Позже эта концепция была подтверждена при обследовании пациентов, перенесших шунтирование кишечника по поводу выраженного ожирения. В то время поражение печени связывали с послеоперационным белково-энергетическим дефицитом или чрезмерным размножением кишечных бактерий, а взаимосвязи между ожирением, сахарным диабетом и повреждением печени не придавали особого значения.
Проблема алкоголя
Как уже отмечали выше, четкое пороговое количество алкоголя, необходимое для классификации «неалкогольный» и «алкогольный» стеатогепатит, не определено. Существует множество пациентов с неалкогольным стеатогепатитом и циррозом, не употреблявших алкогольные напитки. До подтверждения этого факта Людвиг в своем оригинальном описании неалкогольного стеатогепатита прекрасно суммировал эти данные: «Мы сталкиваемся с пациентами, которые не употребляли , не были подвергнуты хирургическому лечению, не принимали лекарственные препараты, провоцирующие развитие стеатогепатита, несмотря на это в гистологической картине печени есть изменения, которые, как думали, характерны для алкогольной болезни печени. В таких случаях с учетом данных биопсии лечащие врачи упорно пытались добиться от пациента признания в употреблении алкоголя или получить подтверждение от родственников. Таким образом, ошибочная интерпретация данных биопсии в таком непонятном и до настоящего времени неназванном состоянии создает проблемы для пациента и для врача.
Тем не менее, недавно было доказано, что примерно 10% пациентов с диагнозом «неалкогольный стеатогепатит» при более тщательном уточнении анамнеза действительно в течение длительного времени употребляли алкоголь. Можно предположить наличие синергизма в развитии алкогольного и неалкогольного стеатогепатитов из-за более выраженного алкогольного поражения печени при ожирении. Однако в одном из исследований среди пациентов с ожирением, употребляющих умеренное количество алкоголя, было показано, что у них ниже риск развития тяжелого стеатогепатита, что, возможно, обусловлено влиянием алкоголя на инсулинорезистентность. Из-за широко распространенного мнения о благоприятном влиянии умеренного количества алкоголя на здоровье, вероятно, будет все так же трудно дифференцировать неалкогольный стеатогепатит от алкогольного поражения печени. Критерием для дифференциальной диагностики между этими состояниями могут быть результаты иммуногистохимических методов окраски для определения регуляторов и рецепторов инсулина, но они еще не получили одобрения, и их клиническая пригодность еще не подтверждена. За возможным исключением такого маркера, как содержащие гликоген ядра, другие гистологические признаки примерно одинаковы при неалкогольном и алкогольном стеатогепатитах.
Для дифференциального диагноза было предложено множество лабораторных методов, включая определения трансферрина с низким содержанием углеводов, однако ни один из них не оказался полностью достоверным. Определенные выводы можно делать исходя из соотношения активности трансаминаз: при легком или умеренном неалкогольном стеатогепатите отношение ACT к АЛТ обычно меньше единицы; при более выраженном неалкогольном стеатогепатите его величина колеблется от 1 до 2; соотношение превышает 2 при выраженном алкогольном стеатогепатите. Может быть информативным определение степени увеличения активности у-глутамилтрансферазы. Однако ни один из этих показателей не обладает полной надежностью, они мот быть сомнительными при параллельном приеме лекарственных препаратов. По этим причинам наиболее частым методом оценки употребления алкоголя остается сбор анамнеза, особенно если расспрос проводят постоянно и многими врачами.
Определение связи между инсулинорезистентностью, гиперинсулинемией и неалкогольной жировой болезнью печени осложняется взаимосвязью между заболеваниями печени и сахарным диабетом, который долгое время считали гепатогенным в начале 1900-х годов. Вопрос заключается в том, сосуществует ли гиперинсулинемия с поражением печени, что, видимо, имеет место при неалкогольной жировой болезни печени, или гиперинсулинемия - это следствие поражения печени, чти соответствует гепатогенному сахарному диабету. Во многих статьях отмечают увеличение распространенности сахарного диабета при циррозе печени различной этиологии. Предполагают, что это состояние можно объяснить нарушением чувствительности к инсулину, а не ухудшением метаболизма инсулина из-за портосистемного шунтирования. Значение вызванных циррозом нарушений метаболизма в скелетной мускулатуре и самых ранних нарушений, обнаруживаемых при сахарном диабете 2-го типа, все-таки еще необходимо изучать.
Цирроз печени – это хроническое заболевание, которое имеет тенденцию к прогрессированию, при котором клетки печени перерождаются в ткань, по своим свойствам и строению подобную ткани, формирующей рубцы. Цирроз печени не обязательно является уделом алкоголиков, в большинстве случаев патология является заключительным этапом хронических заболеваний печени. В некоторых случаях цирроз может быть самостоятельной патологией, которая развивается при атаке желчных путей собственным иммунитетом (первичный билиарный цирроз), или имеет неясную этиологию (криптогенный цирроз).
Заболевание способно в значительной степени осложнять жизнь больному, ограничивая не только его рацион, но и двигательный режим, тепло одежды, прием медикаментов. Патология относится к болезням, способным привести к смерти человека, поскольку функции печени не могут выполняться другим органом. Однако печень имеет прекрасные регенераторные способности и может восстановиться до полного объема из небольшой части. Но такое восстановление возможно только при своевременном обращении на нее внимания, установлении причины патологии и адекватном лечении, до наступления декомпесационного состояния. Иногда помогает пересадка донорской печени, однако операция не терпит отлагательств, ведь при повышении кровоточивости провести ее не получится.

Анатомия печени
Печень является самым тяжелым и крупным органом, располагающимся под диафрагмой ниже правого легкого. Она прикрыта правой частью реберной дуги. Печень выполняет множество функций, среди которых:
удерживающих жидкие части крови в сосудах и препятствующих выходу ее в ткани и формированию отеков;
являющихся основой антител, гамма-глобулинов;
обеспечивающих свертываемость крови;
основ ферментов, которые выполняют главные реакции в организме;
очищение крови от вредных и ядовитых веществ, произведенных самим организмом;
синтез белков:
образование желчи, которая является эмульгатором жиров, для лучшего расщепления поджелудочными ферментами, стимулирует перистальтику кишечника;
хранение глюкозы в виде вещества гликогена.
Внутри печень представляет собой дольки, которые по внешнему виду походят на соты, окружающие кровеносный сосуд и разделяющиеся соединительной тканью. При циррозе вместо дольки образуется фиброзная ткань, а разделители при этом остаются на месте. Новые дольки превращаются в узлы, которые могут быть мелкими (разделение каждого узла соединительной тканью) или крупными (объединение нескольких узлов в образование более 3 мм в диаметре).

Учитывая тот факт, что нормальные дольки заменяются не функционирующей тканью, функции печени нарушаются. Постепенно фиброзные участки печени разрастаются и начинают сдавливать сосуды, которые залегают в дольках. Давление в системе возрастает и происходит отток крови от печени или портальная гипертензия. Для обеспечения разгрузки печени кровь начинает обходить орган, происходит расширение вен прямой кишки, желудка, пищевода. При сохранении высокого давления сосуды начинают терять тонус, и происходит варикозное расширение. Из расширений периодически происходят кровотечения.
Статистика
Самый высокий уровень заболеваемости циррозом печени отмечен в развитых странах, где на 100 000 населения приходится 14-30 случаев. Стоит отметить, что в последние десятилетия частота цирроза увеличилась на 12%. Это связано в первую очередь с гастрономическими предпочтениями: чем больше алкоголя, изысканных и жареных блюд содержится в рационе, тем выше шанс развития цирроза печени.
Цирроз печени вошел в шесть основных причин смертности среди развитых стран. Каждый год от этого заболевания погибает около 300 000 человек. В большинстве случаев циррозом болеют люди в возрасте 35-60 лет, среди которых мужчины встречаются в 3 раза чаще, ввиду большей подверженности алкоголизации.

Причины развития цирроза печени
Существует большое количество причин возникновения цирроза печени, среди которых:
злоупотребление алкоголем в 35-50% случаев приводит к циррозу печени. Алкогольный цирроз появляется не сразу, а лишь спустя 10-20 лет после начала частой алкоголизации организма. Считается, что для этого достаточно регулярного употребления 80-160 мл спиртного. Недавние исследования показали, что на развитие патологии влияет не столько токсичность этанола, как плохое питание вследствие перекрытия части энергетической потребности организма алкоголем, при этом углеводы, ненасыщенные жирные кислоты и полезные аминокислоты не поступают.
Заболевание протекает бессимптомно примерно в 12% случаев. Эта особенность характерна для цирроза у сильного пола.
хроническое, а иногда и острое воспаление печени, или гепатит довольно часто заканчивается циррозом печени. Больше всего к этому склонны гепатиты, имеющие вирусное происхождение. Абсолютным лидером является гепатит С, заболевание печени, которое не имеет характерных выраженных симптомов. Сегодня этот вид вирусного гепатита успешно поддается лечению.
Вызывать цирроз также могут и гепатиты Д+В, В, однако они намного хуже поддаются лечению. А вот гепатит А практически никогда не переходит в хроническую форму, поэтому и не становится причиной возникновения цирроза печени.
криптогенный цирроз является заболеванием с невыясненной причиной возникновения. Это значит, что инструментальные и лабораторные исследования не могут установить ни одной вероятной причины патологии. Такой тип цирроза чаще встречается у слабого пола и составляет около 20-30% от общей структуры заболеваемости;
цирроз печени может развиться на фоне лекарственного гепатита. Здесь подразумевается воспаление печени, которое возникает как ответ на прием некоторых лекарственных средств. Особой токсичностью для печени обладают некоторые антисептики, препараты от рака, болезни Паркинсона, туберкулеза, препараты свинца, ртути, золота при условии, что присутствует длительный прием;

перенесенные токсические воспаления печени. Печень повреждается при воздействии этиленгликоля и метилового спирта, которые содержатся в алкогольных суррогатах и некоторых ядовитых грибах. Если человек остался жив после острого повреждения тканей печени и не дал органу восстановиться после интоксикации (переболел гепатитом вирусного происхождения, принял токсины или алкоголь), то велика вероятность перехода отравления в цирроз печени;
аутоиммунный гепатит. Печеночная ткань может переродиться в фиброзную на фоне повреждения ее антителами (собственными белками иммунитета), которые могут принять печеночные клетки за чужеродные агенты;
жировой неалкогольный гепатит - это воспалительный процесс в печени, который возникает на фоне нарушения обмена веществ в организме, к примеру, при ожирении, галактоземии, сахарном диабете и вызывает цирроз печени;

киста внутрипеченочных протоков;
первичный билиарный цирроз, или первичный цирроз – это аутоиммунный воспалительный процесс, который стартует с атаки желчевыводящих путей печени собственными антителами. Длительный застой желчи в путях может привести к перерождению печеночной ткани в фиброзную;
первичный склерозирующий холангит, при котором на фоне наличия хронического воспаления кишечника появляются антитела к желчным протокам внутри печени. Это приводит к отказу функций проток и превращению их в склерозированные «палочки»;
вторичный билиарный цирроз является состоянием, развивающимся вследствие непроходимости желчи по внутрипеченочным желчным путям. При этом аутоиммунный механизм отсутствует. Причиной развития такой патологии может стать;

сужение желчных путей после перенесения операции на органах гепато-билиарной зоны;
у новорожденных при наличии врожденного отсутствия печегочных протоков или их недоразвитии;
пережатии внутрипеченочных протоков патологически увеличенными лимфоузлами при лимфогранулематозе, лимфолейкозе;
сдавлении протоков опухолями;
наличие камней в желчных ходах;
поражение печени гельминтами, к примеру, альвеококками, эхинококками;
гемохроматоз. Заболевание, которое характеризируется избыточным отложением в тканях организма (включая печеночную) железа;
болезнь Вильсона-Коновалова, при которой вследствие нарушений в ферментной системе происходит отложение меди в печени и головном мозге;
синдром Бадда-Киари – перекрытие кровотока печеночных вен;

сердечная недостаточность, которая приводит к тому, что печеночные сосуды находятся в переполненном состоянии, и это отрицательно сказывается на состоянии печени;
дефицит фермента α1-антитрипсина, который возникает вследствие генетических мутаций. Это приводит к возникновению бронхита и цирроза.
Симптомы цирроза печени
Признаки цирроза могут проявляться не у всех пациентов, у 12-20% наблюдается бессимптомное течение заболевания до стадии возникновения желтушного окрашивания кожи и увеличения живота вследствие асцита (скопления жидкости в брюшной полости).
Первыми симптомами патологии являются:
ощущение вздутия живота. При этом средства от метеоризма способны вызывать улучшение состояния;
снижение уровня работоспособности;
боль в правом подреберье после поднятия тяжестей, нарушения диеты, употребления алкоголя. Болевой синдром развивается на фоне повышенного наполнения органа кровью и растяжения его капсулы. Боль проходит самостоятельно, препараты спазмолитики («Спазмалгон», «Дротаверин», «Но-шпа») не могут помочь;

появляется чувство быстрого насыщения: малые порции еды вызывают чувство переполнения желудка;
может повышаться температура тела до субфебрильных цифр;
во время чистки зубов десна начинают кровоточить;
появляются носовые кровотечения при нормальном давлении и без видимых на то причин. Такой симптом связан со снижением свертываемости крови и повышением давления в портальных сосудах.
После этого заболевание может развиваться по одному из трех, представленных ниже, вариантов:
|
Вариант течения |
Вариант, при котором фиброзные узлы сдавливают желчные протоки |
Вариант, при котором узлы сдавливают кровеносные сосуды и вызывают повышение давления в системе вен печени |
Смешанный вариант |
|
Симптомы цирроза |
Первые значительные симптомы: раздражительность; желтые пятна на веках; утомляемость; зуд кожи; частый жидкий стул, при употреблении жирной пищи; сухость во рту; чувство горечи; кожа дряблая и сухая; пожелтение белков глаз и кожи; снижение аппетита. Симптомы имеют постепенный характер. Позже присоединяются такие признаки, как:
расшатывание и выпадение зубов; атрофия мышц конечностей; потускнение и утолщение ногтей; конечные фаланги пальцев утолщаются и становятся похожими на барабанные палочки; снижается вес; истончается кожа; появляются носовые кровотечения; Смерть наступает вследствие кровотечения. |
Изначально беспокоит метеоризм, рвота и тошнота, появляется быстрая утомляемость, настроение становится изменчивым, появляется склонность к капризам. Присутствуют частые носовые кровотечения. Период асцита при циррозе. Появляются боли в животе без четкой локализации, после наступает выраженная слабость и рвота, появляются боли в правом подреберье, а также периодически слева, что говорит об увеличении селезенки. Живот становится трудно втянуть, он увеличен. На передней стенке брюшины присутствуют расширенные вены, через полгода -2 года появляется кахектическое истощение. Резко снижается вес, появляется дряблость и бледность кожи. Возникают периоды слабости при которых появляется понос (коричневым содержимым), рвота, падение артериального давления. Смерть наступает вследствие печеночной комы или присоединения вторичных инфекционных заболеваний. Развивается асцит-перитонит, который сильно укорачивает жизнь или заканчивается летально. |
Быстро прогрессируют признаки повышенного давления крови в воротной вене: кровотечения из носа, геморроидальных узлов, десен, боль в области правого подреберья. Появляется истончение кожи, пятна на коже, зуд, желтуха. К симптомам присоединяется понос, болезненность в животе, отрыжка, тошнота, рвота, перепады настроения. Нарушается чувствительность тактильная (рук и ног), болевая, температурная. В конечной стадии развивается печеночная энцефалопатия – психическое нарушение при котором происходит резкая смена чувства эйфории – депрессией, появляются нарушения сна, изменения личности, дезориентация, смазанность речи. Страдают почки, появляется побледнение кожи, снижение количества мочи, отсутствие аппетита, отечность лица. |
|
На фоне каких заболеваний |
Билиарный цирроз вторичный или первичный, склерозирующий холангит |
Синдром Бадда-Киари на фоне перенесенного гепатита, сердечная недостаточность при наличии гемохроматоза |
Алкогольный цирроз печени, также постгепатический цирроз |
Существуют стадии цирроза печени:
компенсаторная, которая отличается отсутствием симптомов, однако уже произошла гибель части клеток. Здоровые клетки начинают функционировать в усиленном режиме;
субкомпенсаторная – начинают появляться первые симптомы заболевания: снижение аппетита, боль в области правого подреберья, вздутие живота, слабость. На коже образуются сеточки, начинают выпадать волосы;
декомпенсация – последняя стадия заболевания. На этом этапе развиваются кровотечения, желтуха, асцит, атрофия мышц плечевого пояса и нижних конечностей, гипотермия.
Внешний вид больных циррозом на этой стадии приобретает характерные черты:
маленькие яички и увеличенная грудь у мужчин;
отеки на ногах;
красные ладони с утолщенными и покрасневшими фалангами, тусклые, утолщенные ногти;
сетка из расширенных сосудов на животе;
живот сильно увеличен, с выступающим пупком;
синяки на ногах и руках;

тонкие и худые ноги и руки;
на коже тела и лица присутствуют фиолетовые и красные сосудистые звездочки;
желтые белки глаз;
кожа становится дряблой, бледно желтой, с расчесами.
Осложнения цирроза печени
Среди осложнений цирроза выделяют:
асцит – это увеличение живота, которое нивелируется в лежачем положении, живот выглядит напряженным, при надавливании объем смещается вбок;
портальная гипертензия, симптомы которой описаны выше;
острая печеночная недостаточность начинает развиваться при быстром прогрессе цирроза. В таком случае наблюдается нарушение сознания, появляется рвота, тошнота, кожа становится желтушной, развиваются кровотечения – геморроидальные, маточные, желудочно-кишечные, внутренние;
хроническая печеночная недостаточность – происходит постепенное изменение личности, нарушается сон, развивается асцит, усиливается желтуха;
спонтанный бактериальный перитонит – одно из осложнений асцита, при котором внутрибрюшная жидкость подвергается инфицированию бактериями кишечника, вследствие проницаемости стенки кишки. Для болезни характерно резкое ухудшение состояния, понос, рвота, боли в животе, затруднение дыхания, повышение температуры тела до высоких показателей;
гепаторентальный синдром – это поражение почек, которое развивается на фоне портальной гипертензии. Среди симптомов: тошнота, усиление слабости, снижение количества мочи;
рак печени – это конечная форма осложнений цирроза, симптомы которой не отличаются от симптомов самого цирроза. В большинстве случаев приводит к смерти пациента.

Диагностика цирроза печени
Определение диагноза цирроз печени проходит в несколько этапов. Сам диагноз ставится на основании данных инструментальных исследований:
УЗИ – в качестве скрининга. Позволяет установить только предварительный диагноз, однако является незаменимым при постановке диагноза асцит и портальная гипертензия.
Магнитно-резонансная или компьютерная томография – наиболее точный метод диагностики.
Биопсия – метод гистологического исследования материала, взятого из печени, который позволяет установить вид цирроза крупно- или мелкоузловой и причину развития заболевания.
Если при постановке диагноза гистологическое исследование не позволило определить причину развития заболевания, продолжают ее поиск. Для этого выполняют анализ крови на предмет наличия:
альфа-фетопротеина – для того, чтобы исключить рак крови;
уровня меди и церрулоплазмина;
антимитохондриальных антител;
РНК вируса гепатита С и ДНК вируса гепатита В при помощи ПЦР-метода;
уровень иммуноглобулинов А и G, уровня Т-лимфоцитов.

На следующем этапе определяется степень повреждения организма вследствие поражения печени. Для этого используют:
биохимический анализ крови для определения таких показателей, как уровень натрия и калия, коагулограмма, холестерин, щелочная фосфатаза, билирубин общий и фракционный, АСТ, АЛТ, липидограмма, протеинограмма;
сцинтиграфия печени – радионуклидное исследование для определения работающих клеток печени;
степень поражения почек – креатинин, мочевина.
Отсутствие или наличие осложнений:
УЗИ для исключения асцита;
ФЭГДС – для исключения варикозных расширений вен желудка и пищевода;
ректороманоскопия для исключения варикозных расширений вен в прямой кишке;
исключение внутренних кровотечений в пищеварительном тракте путем исследования кала на наличие в нем скрытой крови.

Печень при циррозе прощупывается через переднюю стенку брюшины. При пальпации ощутима бугристость и плотность органа, однако это возможно только на стадии декомпенсации.
При ультразвуковом исследовании четко определяются очаги фиброза в органе, при этом они классифицируются на мелкие – меньше 3 мм, и крупные – свыше 3 мм. При алкогольной природе цирроза развиваются изначально мелкие узлы, биопсия определяет специфические изменения в клетках печени и жировой гепатоз. На более поздних стадиях заболевания узлы укрупняются, становятся смешанными, жировой гепатоз исчезает. Первичный билиарный цирроз отличается увеличением печени с сохранением структуры желчевыводящих путей. При вторичном билиарном циррозе печень увеличивается за счет препятствий в желчных протоках.
Лечение цирроза печени
Для лечения цирроза печени нужно:
устранить причину возникновения патологии;
остановить прогрессирование заболевания и перерождение печеночной ткани в фиброзные узлы;
компенсировать полученные нарушения;
снизить нагрузку на вены портальной системы печени;
провести терапию осложнений и провести профилактику возможных проблем.
Устранение причин заболевания
Лечение зависит от причин развития цирроза печени:
билиарный цирроз лечат при помощи устранения сужений желчных путей;
цирроз на фоне жирового гепатита лечат при помощи низколипидной диеты;
аутоиммунный гепатит лечат препаратами, которые подавляют иммунитет;
при вирусной природе гепатита применяют специальные противовирусные средства: рибонуклеазу, пегилированные интерфероны;
при алкогольном циррозе предотвращают поступление алкоголя в организм.

Создание условий для восстановления печени
После постановки диагноза на период обследования на причину возникновения цирроза печени больному назначают диету:
|
Общие правила |
||
|
Количество приемов пищи в день 5-6, порции небольшие. Углеводы 400-500 гр/сутки; Жиры 80-90 гр/сутки, при этом белкового и животного происхождения 1:1; Белки 1-1.5 гр/килограмм веса. Следует отменять на терминальной стадии, при которой нарушается сознание |
жареные блюда; мороженое; При асците следует полностью исключить соки |
сухофрукты и бананы (при условии, что почки работают нормально); овощи в запеченном виде; зеленые яблоки; нежирная сметана; |
Образ жизни пациентов с циррозом печени также должен быть скорректирован:
контроль изменений в почерке, для этого ежедневно пациент должен записывать короткую фразу в тетрадь с датами;
при развитии асцита следует сократить употребление жидкости до 1-1,5 литров в день;
в обязательном порядке проводить контроль соотношения употребленной жидкости и количества выделенной мочи. Моча должна иметь количество слегка меньшее от общего количества употребленной жидкости;
проводить ежедневные замеры веса и объемов живота, если присутствует увеличение этих показателей, значит, жидкость задерживается в организме;
больше отдыхать;
запрещено поднимать тяжести, поскольку это может стать причиной развития внутренних кишечно-желудочных кровотечений.
Медикаментозная терапия
При наличии цирроза печени каждый из препаратов должен назначаться обоснованно, поскольку печень и так повреждена, и дополнительная нагрузка может только усугубить положение вещей. Однако нельзя обойтись без таких препаратов:
эффективными препаратами для понижения давления в воротной вене печени являются бета-блокаторы: «Атенолол», «Пропранолол», «Молсидомин». Также важно контролировать состояние артериального давления;

при асците может понадобиться прием антибиотиков, которые очищают кишечник: «Ампициллин», «Канамицин». Прием этих препаратов является профилактикой спонтанного бактериального перитонита;
мочегонные препараты, которые направлены на удаление из организма лишней жидкости. Отлично зарекомендовал себя препарат «Верошнирон» (в небольших дозах);
гепатопротекторы – препараты, которые улучшают работу печени на клеточном уровне: «Урсохол», «Орнитокс», «Гептрал»;
«Прелаксан», «Нормазе», «Дюфалак». Препараты лактулозы, которые связывают токсичные для головного мозга аминокислоты, вызывающие энцефалопатию.
Лечение цирроза печени народными средствами
Народная медицина предлагает такие рецепты для лечения цирроза печени:
20 грамм шиповника, 20 грамм корневищ пырея, смешать и залить одну столовую ложку полученной смеси 200 мл воды. Варить отвар 20 минут, после чего охладить и принимать дважды в сутки по одной столовой ложке.
Взять 2 столовые ложки листьев брусники, 3столовых ложки березовых почек и промытого овса и залить 4 литрами воды и настоять в прохладном месте в течение суток. Отдельно приготовить отвар шиповника. Через сутки смешать оба отвара с добавлением 2 столовых ложек спорыша и кукурузных рылец. Весь настой следует проварить в течение 15 минут, после чего процедить и хранить в холодильнике;
Килограмм меда, 20 грамм оливкового масла, 4 лимона и три головки чеснока. С лимонов снять кожуру, удалить косточки, пропустить лимоны через мясорубку и смешать с маслом и медом. Перемешав массу, ставить ее на сутки в холодильнике, после чего там же и сохранять. Принимать трижды в сутки по чайной ложке за полчаса до еды. Необходимо съесть всю приготовленную массу. После чего повторить подобную манипуляцию доведя до трех курсов в году.

Прогноз заболевания
Цирроз относится к неизлечимым патологиям, при условии, что не проведена операция по пересадке печени. С помощью указанных выше препаратов можно лишь поддерживать условно нормальное качество жизни.
Продолжительность жизни больных циррозом печени зависит от причины возникновения заболевания, осложнений, которые развились с момента начала терапии, и стадии болезни:
при развитии в первый раз желудочно-кишечного кровотечения его переживает 30-50% больных;
при развитии асцита пациент в среднем может прожить еще 3-5 лет;
развитие печеночной комы означает практически 100% смертельный исход заболевания.
Разработана шкала, согласно которой можно спрогнозировать предположительную продолжительность жизни. Она основывается на степени энцефалопатии и результатах анализов:
|
Параметр |
|||
|
Живот мягкий и уходит под воздействием мочегонных препаратов |
Объем живота слабо отвечает на прием мочегонных, живот твердый |
||
|
Изменение личности, сонливости, памяти |
отсутствует |
Имеет легкую степень |
Сильно выраженный характер |
|
Общий билирубин |
Менее 34 мкмоль/л |
31-51 мкмоль/л |
Свыше 51 мкмоль/л |
|
Альбумин |
3,5 г/л и более |
3,5 г/л и более |
3,5 г/л и более |
|
Протромбиновый индекс |
|||
|
Сумма баллов |
|||
|
Продолжительность жизни |
Около 15-20 лет |
Требуется пересадка печени, однако летальность после операции составляет около 30% |
Продолжительность жизни 1-3 года. При проведении трансплантации печени на этой стадии вероятность летального исхода составляет 82 из 100 случаев. |
А также суть оценки согласно методике Чайлда – Пью рассмотрена в нашей статье.
Классификация цирроза печени
Морфологическая
По морфологическим характеристикам можно выделить три вида . Диагностируется это лапароскопическом методом, при помощи или .
Морфологические типы изменений:
- Микронодулярный или мелкоузловой цирроз. Ткани печени покрыты мелкими узелками, размерами не более 3 мм. Между ними отчетливо видна соединительная ткань. Сам орган гладкий, увеличенный в размерах.
- Макронодулярный или крупноузловой цирроз. Ткани печени состоят из крупных (до 50 мм диаметра) узлов, которые распределены неравномерно, как и соединительная ткань. Печень бугристая, неоднородная, увеличенная в размерах.
- Смешанный цирроз. Печень состоит из узелков крупного и мелкого размера, а значит, совмещает в себе признаки макро и микронодулярного типа.
- Неполный септальный цирроз. Отличительной чертой является образование перегородок (септ) из соединительной ткани.
Прогрессирование болезни приводит к тяжелым для всего организма, а в тканях печени может развиться опухоль. Это связано с перерождением здоровых клеток – гепатоцитов в соединительную () ткань.
Этиологическая
Статистические данные утверждают, что цирроз распространен по всему миру и даже в экономически благополучных странах заболевание уносит тысячи жизней ежегодно. Мужчины чаще подвержены этому недугу, нежели женщины, причиной тому часто выступает , а также менее бережное отношение к своему здоровью.
Вместе с тем, некоторые типы цирроза чаще диагностируются у женщин, а также существует особые виды этой патологии, проявляются которые только в детском возрасте.
Основные типы цирроза:
- Вирусный проявляется как следствие заражения вирусами гепатита В, С и D.
- Алкогольный - как следствие регулярного токсического отравления печени продуктами распада этанола.
- Токсический - возникает после отравления организма вредными веществами.
- Лекарственный относится к токсическому типу, но вызван длительным приемом медицинских препаратов определенной категории.
- Врожденный проявляется в результате внутриутробной или наследственной патологии.
- Кардиальный цирроз проявляется в результате длительной сердечной недостаточности. Венозное кровообращение печени становится очень слабое, что приводит к гибели гепатоцитов.
- Застойный цирроз проявляется в результате нарушения нормального кровоснабжения печени. Развивается относительно длительное время, у пациентов также нарушена общая функция кровообращения.
- Обменно – алиментарный , причиной которого становится сахарный диабет, тяжелые формы ожирения или использование обходного тонкокишечного анастомоза.
- Криптогенный цирроз - заболевание, при котором патология возникла по невыясненной причине. К такому типу относят первичный, первичный билиарный и детский индийский цирроз.
- Вторичный возникает вследствие нарушения функционирование билиарного аппарата, например, закупорка желчевыводящих путей.
- - нарушения оттока крови из печени. Распространенной причиной и осложнением болезни является тромбоз воротной вены.
Выяснить причину заболевания очень нужно, но в ряде случаев цирроз протекает бессимптомно (на ранней стадии) и пациент обращается в больницу уже с жалобами на осложнения, а не первопричиной.
Диагностику усложняют также и комбинированные факторы, например, злоупотребление алкоголем и заражение вирусным гепатитом. Кроме того, примерно в 20% случаев истинная причина патологии остается невыясненной.
Виды патологии по Чайлд-Пью
 Специальная система оценки поражения печени при циррозе различной этиологии разработана еще в 1964 году двумя учеными Мичиганского университета (Ч. Чайлдом и Д. Тюркоттом). Впоследствии, критерии были рассмотрены и дополнены группой британских медиков во главе с Пью в 1972 году.
Специальная система оценки поражения печени при циррозе различной этиологии разработана еще в 1964 году двумя учеными Мичиганского университета (Ч. Чайлдом и Д. Тюркоттом). Впоследствии, критерии были рассмотрены и дополнены группой британских медиков во главе с Пью в 1972 году.
Согласно разработанной методики выделяют три основных степени поражения:
- Компенсированный цирроз (класс А) , при котором клетки печени продолжают свое функционирование, но уже заметны первые симптомы. Диагностика осуществляется при помощи лабораторных и инструментальных исследований. На этой стадии цирроз хорошо поддается лечению.
- Субкомпенсированный цирроз (класс В) характеризуется средним объемом погибших клеток, а остальная часть не справляется со своими обязанностями. Симптоматика явно выражена, анализы и другие методы обследования показывают прогрессирование цирроза, добавляются и его осложнения. Прогноз лечения более неблагоприятный, нежели на первой стадии.
- Декомпенсированный цирроз (класс С) или термальная стадия. Печень полностью перестает функционировать, проявляется общее поражение организма и серьезные осложнения. Без срочной пересадки печени пациент погибнет.
Система оценки представляет собой следующую модель, которая позволяет составить прогноз уже на первые сутки наблюдения за пациентом.
| Параметры | 1 | 2 | 3 |
|---|---|---|---|
| Асцит | Нет | Мягкий, хорошо поддается лечению | Напряженный, плохо контролируется |
| Энцефалопатия | Отсутствует | Легкая (1-2 степень), поддается терапевтическому контролю | Тяжелая (3-4 степень), плохо контролируемая |
| Билирубин | Менее 34 мкмоль/л (2% мг) | В пределах 34 – 51 мкмоль/л (2-3% мг) | Более 51 мкмоль/л (3% мг и выше) |
| Альбумин | Более 3,5 г | В пределах 2,8 – 3,5 г | Менее 2,8 г |
| Увеличение протромбинового времени | 1 - 3 | 3 - 6 | Более 6 |
| Питание больного | Хорошее | Среднее | Истощение |
Согласно индивидуальным показателям пациента присваиваются специальные классы, по которым затем прогнозируется выживаемость.
Система оценки Чайлд – Пью:
- Класс А (5 – 6 баллов) - ожидаемая продолжительность жизни при терапевтическом лечении составляет 15 – 20 лет. При полостном хирургическом вмешательстве смертность составляет около 10%.
- Класс В (7 – 9 баллов) - прогноз до 10 лет жизни, вероятность летального исхода во время операции составляет 30%.
- Класс С (10 – 15 баллов) - предположительный срок жизни всего 1 – 3 года. Таким пациентам жизненно необходима пересадка донорской печени, но при этом риск летального исхода при хирургическом вмешательстве составляет 82%.
Помимо прогноза заболевания, система оценки Чайлд – Пью необходима для рассмотрения вопроса о целесообразности трансплантации печени. Кроме этого, обязательно учитывается возраст больного (операция противопоказана для пациентов, старше 55 лет) и сопутствующие заболевания.
Методы лечения в зависимости от степени поражения
Несмотря на то, что на данный момент нет эффективной терапевтической программы по лечению цирроза, комплексная поддержка организма поможет продлить жизнь пациентов на долгие годы.
Обязательно стоит соблюдать специальную , а также медикаментозную терапию, направленную на поддержание функций внутренних органов и снятие симптомов интоксикации организма.
Классифицирование стадии заболевания поможет точно определить природу происхождения и выбранные препараты.
Например, при вирусном циррозе, в первую очередь стоит уделить внимание противовирусным препаратам, ведь антибиотики в этом случае помочь не смогут.
Присвоенный класс В и С также являются показанием для операции по , ведь на данным момент это единственный способ победить болезнь. Для пациентов с классом А, такая процедура может быть неоправданно рискованной, ведь прогноз для них боле оптимистический.
Классификация цирроза печени очень важна, особенно на раннем этапе диагностики.
В зависимости от причин, повлекших заболевание, разрабатываются методы лечения, а также составляется прогноз. Наиболее точной оценкой состояния пациента является шкала Чайлда – Пью, которой уже более пятидесяти лет пользуются специалисты – гепатологи.
Вконтакте
Одноклассники
Это смертельно опасное заболевание, при котором происходит замещение нормальной печеночной ткани рубцовой (соединительной) тканью. В результате организм человека становится беззащитным перед токсическими веществами, которые нейтрализует печень, нарушается переваривание и всасывание съеденной пищи, а также резко снижается выработка и накопление жизненно важных веществ (белков , жиров , углеводов , гормонов).
Причины цирроза
- Алкогольный цирроз. Очень распространенная причина разрушения печени. Скорость развития цирроза напрямую зависит от количества и периодичности употребления, а также от крепости напитков. Более 30% людей, ежедневно употребляющих спиртное, через 2-3 года начинают болеть циррозом. Необходимо помнить, что кроме цирроза, алкоголь может вызывать и другие серьезные заболевания печени.
- Криптогенный цирроз. Эта форма заболевания, происхождение которой не могут объяснить врачи. Криптогенный цирроз является основным показанием для трансплантации печени, так как болезнь развивается очень быстро. Впервые эта форма цирроза была диагностирована в 60-е годы прошлого века.
- Цирроз, вызванный хроническим вирусным гепатитом . Состояние, когда печень человека на протяжении долгого времени страдает от гепатита В или С. Больным с вирусными гепатитами очень важно регулярно проходить курсы поддерживающей терапии, в противном случае им не избежать цирроза.
- Генетически унаследованный цирроз . Эта форма цирроза ведет к накоплению токсичных веществ, которые разрушают печень. Пациенты наследуют от родителей способность поглощать избыточное количество железа (гемохроматоз) или меди (болезнь Вильсона) из пищи. Со временем металлы накапливаются в организме, и это становится причиной развития необратимых процессов в печени.
- Первичный билиарный цирроз. Одно из проявлений патологии в иммунной системе человека, встречается преимущественно у женщин. В результате этого отклонения блокируются желчные протоки в печени, что приводит к ее разрушению.
- Первичный склерозирующий холангит . Достаточно редкое заболевание, которое встречается у пациентов с язвенным колитом. Оно приводит к инфицированию желчных проток, повреждению тканей и развитию цирроза.
- Аутоиммунный гепатит . Чрезмерная иммунная активность организма, которая приводит к воспалительным процессам тканей печени.
- Рождение младенцев без желчных протоков .
- Лекарственные поражения печени , провоцирующие развитие цирроза.
Симптомы цирроза печени
Чаще всего болезнь развивается постепенно. Человека беспокоит слабость и утомляемость при физической нагрузке, отсутствие аппетита, тошнота, иногда рвота. В области печени возникает распирание, тяжесть, тупые боли. Больной плохо переносит алкоголь и жирную пищу.
У больного с алкогольным циррозом возникает агрессивность, раздражительность, бессонница . Часто больные жалуются на боли в суставах, зуд кожи, снижение зрения в сумеречное время суток («куриная слепота»). У мужчин с течением времени нарушается образование мужских половых гормонов , возникает импотенция , гинекомастия (увеличение размеров молочных желез у мужчин). У женщин нарушается менструальный цикл , снижается либидо (половое влечение).
Больные худеют, особенно значительно это выражено в поздних стадиях развития цирроза и проявляется кахексией (истощение). На коже обнаруживаются сосудистые звездочки (телеангиэктазии) и покраснение ладонных поверхностей кистей (печеночные ладони).
Печень увеличена или уменьшена, может быть бугристой. У половины пациентов обнаруживается увеличение селезенки. В поздних стадиях развития цирроза возникают отеки конечностей и асцит (скопление жидкости в полости живота).
Диагноз цирроза печени устанавливают на основании лабораторных исследований (выявляются маркеры гепатитов), ультразвукового исследования, сцинтиграфии печени, компьютерной томографии.
Оценка степени тяжести цирроза печени
Клиническая оценка стадии и степени тяжести цирроза печени базируется на критериях выраженности портальной гипертензии и печеночной недостаточности.
Разработана балльная оценка клинических симптомов, позволяющая установить степень тяжести цирроза - шкала Чайльда-Пью (Child-Рugh). Согласно данной шкале различным уровням сывороточного билирубина, альбумина и протромбинового времени, а также имеющимся печеночной энцефалопатии и асциту придают определенные числовые значения. Результаты этой оценки прямо коррелируют с показателями выживаемости больных и прогнозом после трансплантации печени.
Определение степени тяжести цирроза печени по индексу Child-Рugh:
При сумме баллов менее 5 средняя продолжительность жизни пациентов составляет 6,4 года, при сумме 12 и более – 2 мес.
К классу А относят амбулаторных больных, к классам В и С, как правило, госпитализируемых в стационар.
Прогноз жизни пациентов с ЦП во многом зависит от развития его осложнений, среди которых следующие:
- Печеночная энцефалопатия
- Кровотечения из варикозно-расширенных вен пищевода и желудка
- Асцит (с или без инфицирования асцитической жидкости)
- Гепаторенальный синдром
- Гипонатриемия разведения
Фазы развития цирроза печени
Различают три фазы развития цирроза печени:
Фаза компенсации
У пациентов с компенсированным циррозом печени, даже при отсутствии клинических признаков заболевания, обязательно определяются:
- Варикозное расширение вен пищевода и желудка.
- Изменение функциональных печеночных показателей сыворотки крови - диспротеинемия, гипохолестеринемия, дисиммуноглобулинемия.
Фаза субкомпенсации
В субкомпенсированной фазе у больных наблюдаются повышенная утомляемость и метеоризм, а также проявления, характерные для фазы компенсации.
Фаза декомпенсации
При декомпенсации цирроза печени (в дополнение к уже имеющимся признакам фаз компенсации и субкомпенсации) развиваются желтуха , печеночно-клеточная недостаточность, асцит , портальная гипертензия.
- Асцит - представляет собой скопление серозной жидкости в брюшной полости. В норме этот объем составляет 150 мл.
- Желтуха - окрашивание кожи и склер, варьирующее от едва заметного лимонно-желтого оттенка до выраженного оливково-зеленого цвета в зависимости от тяжести и продолжительности заболевания. Желтуха обусловлена отложением непосредственно под наружными слоями кожи оранжево-коричневого пигмента билирубина.
- Портальная гипертензия. Проявлениями портальной гипертензии являются: спленомегалия, гиперспленизмм, варикозное расширение вен пищевода, желудка. Клинически портальная гипертензия проявляется расширением подкожных вен передней брюшной стенки ("голова медузы"), кровотечениями из варикозных вен пищевода и желудка.
- Печеночно-клеточная недостаточность. Печеночная недостаточность характеризуется энцефалопатией, кровотечениями и анемизацией; появлением внепеченочных кожных знаков ("печеночные" ладони, "сосудистые звездочки", расширение подкожных вен передней брюшной стенки); нарушением метаболизма лекарств, прогрессирующей потерей массы тела.
Дополнительные проявления декомпенсации цирроза печени:
- Повышение частоты развития рака печени .
- Склонность к инфекциям, особенно к развитию спонтанного перитонита.
- Появление гастродуоденальных изъязвлений.
- Развитие почечной недостаточности после хирургических вмешательств.
Оценка печеночно-клеточной функции при циррозе печени
Разработана балльная оценка тяжести заболевания, риска летального исхода (при проведении хирургических операций) и прогноза (шкала Child-Turcotte-Pugh) у пациентов с циррозом печени с учетом клинических и лабораторных данных.
Шкала Child-Turcotte-Pugh оценка тяжести заболевания, риска летального исхода (при проведении хирургических операций) и прогноза у пациентов с циррозом печени
* Баллы
- 5-6 баллов - степень А (самый низкий риск).
- 7-9 баллов - степень В (средний риск).
- 10-15 баллов - степень С (очень высокий риск).
** Стадии печеночной энцефалопатии
- Стадия 1: Нарушения сна, концентрации внимания, депрессия, тревожность или раздражительность.
- Стадия 2: Сонливость, дезориентация, нарушения кратковременной памяти, расстройства поведения.
- Стадия 3: Сонливость, спутанность сознания, амнезия, гнев, паранояльные идеи, расстройства поведения.
- Стадия 4: Кома.
Осложнения цирроза печени
Клиническое течение далеко зашедшего цирроза печени может осложняться рядом серьезных состояний, не зависящих от этиологии повреждения печени. К ним относятся: портальная гипертензия и ее последствия (варикозное расширение вен пищевода и желудка, спленомегалия, асцит, печеночная энцефалопатия, спонтанный бактериальный перитонит, печеночно-почечный синдром), коагулопатия и гепатоцеллюлярная карцинома.
Диагностика цирроза
- Самым точным методом диагностики цирроза является биопсия печени. Кроме этого, врач обязательно должен опросить пациента (употребляет ли он алкоголь, болеет ли вирусными гепатитами, какой у него режим дня, питание и др.).
- Обязательно проводится пальпация печени на предмет ее увеличения.
- При алкогольных формах цирроза, у больных на коже появляется паутинка из сосудов, которая также является одним из внешних проявлений заболевания.
- Желтуха (как кожи, так и глаз). Однако, желтуха может возникать и при других заболеваниях печени.
- Отек брюшной полости (асцит).
- Проведение эндоскопии, во время которых можно зафиксировать варикозное расширение вен пищевода.
- Компьютерная томография.
- Магниторезонансная томография.
- УЗИ (ультразвуковое исследование).
- Анализ крови (снижение уровня альбумина в крови, высокое содержание ферментов, меди, железа).
Лечение цирроза
Цирроз печени можно и нужно лечить. Чтобы начать правильно и эффективно лечиться, необходимо обратиться в специальное лечебное заведение. В больнице есть высококлассные врачи и все надлежащие условия. Употребление алкоголя полностью исключается. Врач обследует больного, пациент сдает все необходимые анализы, затем назначается индивидуальное лечение.
Полностью печень при циррозе не восстанавливается, но своевременное лечение, выполнение всех предписаний врача делают свое дело, и человек возвращается к нормальной, трезвой жизни. В крайних случаях может помочь только пересадка донорской печени.
Важно! Лечение проводится только под контролем врача. Самодиагностика и самолечение недопустимы!
Как известно, чем раньше диагностировать заболевание и выявить истинную причину его возникновения, тем успешнее будет лечение. Это напрямую касается цирроза печени. Но по статистике, у 30 % пострадавших, прошедших полное обследование, обнаружить провоцирующий фактор болезни не удается. Ежегодно появляются новые формы инфекции, способные вызвать это тяжелое заболевание, одинаково поражающее как детей, так и взрослых.
Криптогенный (появившийся по неизвестным причинам) цирроз носит хронический характер и приводит к необратимым изменениям паренхимы печени. При этом здоровые ткани печени постепенно замещаются фиброзными (соединительными) волокнами. Как распознать патологию и можно ли от нее уберечься? Какие прогнозы дают специалисты пострадавшим? Сколько живут люди с криптогенным циррозом?
Цирроз относится к диффузно прогрессирующей патологии, развивающейся при запущенных стадиях гепатитов и гепатозов. При аномальном разрастании фиброзно-соединительных волокон изменяется строение и сосудистая система железы, происходит сбой в ее работе. При этом образуется большое количество узловых очагов. Специалисты различают такие формы цирроза:
- мелкоочаговые;
- крупноочаговые;
- смешанные.
Возникновение мелких некротических очагов в паренхиме ведет к разложению тканей и формированию новых узлов. При этом начинается гипоксия здоровых частей печени и сдавливание неповрежденных участков. Постепенно в этих местах начинают образовываться патологические новые узлы.
Циррозы печени разделяют на:
- вирусные (токсические);
- развивающиеся по спорным причинам;
- неизвестного происхождения.
Чтобы оценить степень тяжести циррозов неизвестного происхождения, применяют шкалу Чайлд-Пью. Оцениваются такие параметры как:
- асцит: поддается ли он лечению или плохо контролируется;
- общее содержание билирубина и альбумина в плазме;
- протромбиновый индекс;
- наличие печеночной энцефалопатии.

Классификация цирроза по шкале Чайлд-Пью
По данному анализу расчеты ведутся с учетом суммирования баллов. Если показатели низкие, ставится оценка в 1 балл, если средние – 2 балла, высокие – 3 балла. В итоге, полученная сума показывает степень тяжести заболевания. Основываясь на результатах, выставляются прогнозы и делаются выводы относительно дальнейшего хода терапии цирроза:
- Средний балл у пациента 5-6 (класс А) — прогнозы относительно благоприятные. Это значит, что пострадавший может прожить 15-20 лет без операции. После хирургического вмешательства около 10 % пострадавших умирает.
- Оценка в 7-9 баллов (класс В) — означает, что в 30 % случаев цирроза после проведения операции наступает смертельный исход, а продолжительность жизни пострадавших не превышает 12 лет.
- 10-15 баллов (класс С) — указывает на смертность 82 % пациентов в постоперационном периоде. Если хирургическое лечение цирроза не проводить, то в течение 1-3 лет человек умирает.
Так как криптогенный цирроз характеризуется неясным генезом, то специалисты могут только предполагать, что может его спровоцировать. К таким факторам относят:
- злоупотребление алкоголем, о котором не рассказывает пациент;
- ожирение печени;
- гипотиреоз;
- гепатит, возникший вследствие пролонгированной медикаментозной терапии;
- микоз;
- недоедание.
Криптогенный цирроз отличается от остальных типов цирротических патологий тем, что причины его развития невозможно установить, в то время как существуют инфекционные, токсические и вирусные печеночные поражения, когда этиология заболевания ясна.
Различают 3 стадии развития криптогенного цирроза:
- Компенсация. Когда здоровые клетки работают в усиленном режиме. При этом никаких тревожных симптомов больной не ощущает.
- Субкомпенсация. При которой природные ресурсы клеток исчерпываются, и печень больше не может работать в прежнем режиме. Возникают первые симптомы цирроза – потеря веса, утрата аппетита, дискомфорт в подреберье справа.
- Декомпенсация. На этой стадии цирроз поражает ткани печени, проявляется желтизной кожи и, в конечном счете, приводит к печеночной коме.
Классификация и проявления
Криптогенный цирроз разделяют на:
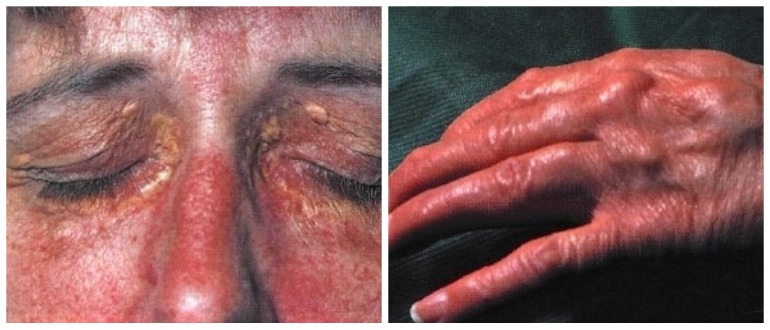
Цирроз проявляется такими признаками:
- болезненностью в подреберье справа и в эпигастральной области;
- слабостью, нервозностью;
- горьким привкусом во рту;
- тошнотой и многократной рвотой;
- стремительной утратой веса;
- желтым оттенком кожи, отечностью;
- зудом, сыпью, сосудистыми звездочками на теле;
- эректильными расстройствами;
- проблемами с сердцем.
При прощупывании отмечается увеличение печени, острые края, уплотнения, болезненность. На фоне выявленных патологических изменений вследствие цирроза могут возникнуть вторичные болезни:
- язва и гастрит в хронической форме;
- сахарный диабет;
- энцефалопатии;
- проблемы в работе надпочечников.
При первых признаках цирроза необходимо обращаться к гепатологу. Врач сначала собирает анамнез, учитывает все жалобы и проводит визуальный осмотр. Затем больного направляют на:
- общий анализ крови, показывающий количество лейкоцитов. При воспалительных процессах их количество резко повышается;
- исследование венозной крови на печеночные пробы и липиды;
- ультразвук железы и желчного пузыря позволяет определить, не увеличены ли размеры органа, нет ли жидкости в брюшине и множественных очагов;
- биопсию печени, подтверждающую диагноз.
Методы терапии
При цирротических изменениях печени врач должен максимально грамотно подобрать лекарственную терапию, чтобы не нагружать поврежденный орган и не усугубить и без того тяжелое состояние больного. В основном при циррозе назначаются гепатопротекторы, стимулирующие регенерацию гепатоцитов и обеспечивающие защиту органа от негативного воздействия токсинов. Гепатопротекторы подразделяются на несколько типов:

Пострадавшим рекомендуется полностью отказаться от употребления алкогольных напитков и строго соблюдать рекомендации врачей. Кроме этого, больным при циррозе показан постельный режим, диетическое питание, умеренное питье, витаминные инъекции, прием поливитаминов.
При криптогенном циррозе запрещаются тяжелые физические нагрузки. Лечение проводится либо амбулаторно, либо стационарно. Схема терапии меняется в зависимости от степени тяжести патологии и сопутствующих патологических процессов:

Самым эффективным методом лечения криптогенного цирроза является пересадка печени.
Но этот вид терапии доступен не каждому по многим причинам: дороговизне операции, долгого поиска подходящего органа, совместимости его с организмом.
У тяжелобольных людей с циррозом могут внезапно развиться опасные симптомы. Поэтому родственникам и ближайшему окружению необходимо знать все о том, чем можно помочь человеку, и что предпринять до прибытия скорой помощи:
- резкое понижение давления, помутнение сознания, дрожание конечностей, кровотечения и другие опасные признаки указывают на стремительное развитие печеночной комы. Помочь больному до приезда врачей можно немногим: обеспечить обильное питье и оградить от возможных падений;
- при сильной рвоте необходимо проследить, чтобы пострадавший не захлебнулся рвотными массами, можно использовать Церукал;
- при сосудистой недостаточности нужно дать любой аналептик, например, Кофетамин, Эстекор, Кордиамин.
Осложнения и прогнозы
Криптогенный цирроз отличается от остальных гепатопатологий своей природой, но приводит к тем же печальным последствиям, характерным для цирроза:

Кроме этого, при циррозе возникает целый ряд других тяжелых осложнений, начиная от печеночной недостаточности и заканчивая летальным исходом.
Особых профилактических мероприятий в виду неясности происхождения криптогенного цирроза не существует. Достаточно соблюдать общие правила профилактики воспалительных процессов печени:
- мыть руки после посещения туалета и перед едой;
- избегать контакта с больными гепатитом людьми;
- минимизировать употребления алкоголя;
- правильно питаться;
- не принимать наркотических средств.
Последствия этой патологии зависят от многих факторов и могут быть различными:
Анна: «5 лет назад мужу поставили диагноз «криптогенный цирроз класса А». Он был в тяжелом состоянии и долго лечился. Откуда взялась болезнь – непонятно. Сначала списывали на алкогольное поражение печени, но подтверждений тому не было. Сейчас состояние стабилизировалось, периодически пьем Эссенциале Форте, стараемся не грузить печень. Анализы сносные, врач говорит, что все хорошо и, если придерживаться ее рекомендаций, осложнений не возникнет».
Инна: «Полгода назад пришлось пройти интенсивное медикаментозное лечение. Через 3 месяца обнаружила желтушность во рту. Показалась гастроэнтерологу. Она написала криптогенный гепатит под вопросом. УЗИ выявило начальный цирроз.
Иногда во время ходьбы побаливает в правом боку, но особых проблем не ощущаю. Решила вести здоровый образ жизни, стала правильно питаться. Боли больше не беспокоят, а желтушность прошла. Обратилась к другому специалисту. Он сказал, что цирроз остановлен. Для собственного успокоения дважды в год пропиваю Гепабене».
Игорь: «У моего отчима был цирроз печени. Умер в 62 года. Диету не соблюдал: ел, все, что в холодильнике лежало, и особенно не перебирал. Лечиться не любил, оттягивал с больницей до последнего. Когда совсем плохо стало, мы его отвезли в стационар. От лечения ему стало еще хуже, понизился гемоглобин, а лейкоциты зашкаливали. Через неделю его не стало, хотя врачи сказали, что если бы мы раньше обратились за помощью, он мог бы еще немного пожить».
Криптогенная форма цирроза, как и другие формы цирротических изменений печени, поначалу ничем себя не выдает. Когда проявляются вторичные признаки заболевания, пострадавший жалуется на сонливость, упадок сил, потерю аппетита, боли под ребром. Это должно стать весомым поводом для посещения специалиста. Избавиться от криптогенного цирроза без хирургического вмешательства невозможно, но можно существенно продлить жизнь пациента, применяя диету и здоровый образ жизни.
Криптогенный цирроз относят к тяжелым патологиям, но при своевременном выявлении болезни, ведении здорового образа жизни и применении грамотной терапии у большинства больных появляется шанс на нормальную жизнь. При пересадке органа донора, совместимого с организмом пациента, человек может рассчитывать на полное излечение от цирроза.














