Гиперостоз представляет собой патологию, характеризующейся увеличением вещества в нормальной костной ткани. Он выступает ответом костной ткани на излишнюю физнагрузку либо может стать признаком хронической инфекционной болезни, каких-то отравлений и интоксикаций, определенных онкологий, радиопоражения, патологии эндокринной системы, и других заболеваний.
Патологическое разрастание нормальной костной ткани в диафизарных частях, проявляющееся изменением надкостницы невоспалительного характера по типу наслаивания, называется периостоз.
Классификация
Каждый вид может выступать как самостоятельной болезнью, так и проявлением какого-то другого заболевания.
По генерализации выделяются следующие формы гиперостоза:
- локальный;
- генерализованный.
К характерным совйствам первого типа относится повреждение кости при постоянных физнагрузках. Она может сопровождать некоторые онкологии, всевозможные хронические патологии, и выступать симптомом синдрома Морганьи-Стюарта-Мореля. Второй тип сопровождает синдром Камурати-Энгельманна (патологическое состояние с аутосомно-доминантным механизмом передачи).
Увеличение массы в трубчатых костях называется периостоз. Представителем его служит синдром Мари-Бамберга, который характеризуется локализацией в голенях, предплечьях с характерным деформированием фаланг.
Патологоанатомическая симтоматика
Зачастую патология повреждает трубчатые кости. Наблюдается две формы развития:
- Поражение всех костных элементов – повреждение надкостницы, уплотняются и утолщаются корковые и губчатые волокна, количество незрелых клеток увеличивается, свойственно нарушение архитектоники кости, атрофические явления в костномозговой массе, а также трансформация в соединительную ткань или разрастание из кости.
- Локализованное повреждение губчатого вещества в виде склеротических очагов — гипертрофическая остеоартропатия (синдром Мари-Бамберга).
Гипертрофическая остеартропатия
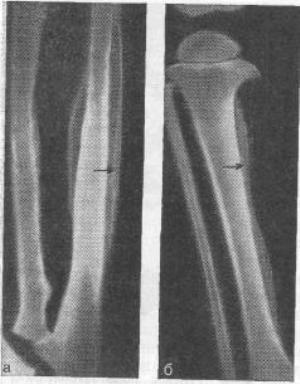 Патологии свойственны многочисленные симметрично располагающиеся гиперостозы в голенях, предплечьях, пястных и плюсневых костях. Утолщаются пальцы по типу «барабанных палочек», ногтевые пластинки подобны «часовым стеклам». Пациенты предъявляют жалобы на болевые проявления в суставных сочленениях и костях. Наблюдаются вегетативные нарушения в виде гипергидроза, кожа в пораженной зоне или приобретает сильно красный оттенок, или необычную бледность. Свойственны артриты локтевых, пястно-фаланговых, лучезапястных, голеностопных и коленных сочленений по рецидивирующему типу, клиника их малосимптомна. В некоторых вариантах наблюдаются утолщение дермы в области лба и носа. Гиперостозные проявления выступают вторичным проявлением и ответом кости на хроническую ишемию и изменение электролитного баланса. Он может развиться вследствие злокачественных новообразований дыхательной системы, хронических воспалений там же, из-за патологий почечной системы и ЖКТ, а также врожденного порока сердца. Редкой причиной может стать эхинококкоз, цирротическое поражение печени или лимфогранулез.
Патологии свойственны многочисленные симметрично располагающиеся гиперостозы в голенях, предплечьях, пястных и плюсневых костях. Утолщаются пальцы по типу «барабанных палочек», ногтевые пластинки подобны «часовым стеклам». Пациенты предъявляют жалобы на болевые проявления в суставных сочленениях и костях. Наблюдаются вегетативные нарушения в виде гипергидроза, кожа в пораженной зоне или приобретает сильно красный оттенок, или необычную бледность. Свойственны артриты локтевых, пястно-фаланговых, лучезапястных, голеностопных и коленных сочленений по рецидивирующему типу, клиника их малосимптомна. В некоторых вариантах наблюдаются утолщение дермы в области лба и носа. Гиперостозные проявления выступают вторичным проявлением и ответом кости на хроническую ишемию и изменение электролитного баланса. Он может развиться вследствие злокачественных новообразований дыхательной системы, хронических воспалений там же, из-за патологий почечной системы и ЖКТ, а также врожденного порока сердца. Редкой причиной может стать эхинококкоз, цирротическое поражение печени или лимфогранулез.
У некоторых больных эта патология возникает резко и не имеет связи ни с одной болезнью. При рентгенисследовании излюбленных мест локализации на конечностях, а также других поврежденных областей тела наблюдается симметричное утолщение диафизарной части, которое образовалось вследствие ровных, гладких периостальных наслаиваний. В последующем последние более уплотняются и соединяются с корковым слоем.
Системный диафизарный врожденный гиперостоз
Другое название патологического состояния — болезнь Камурати-Энгельманна, которая была выявлена в первой половине двадцатом веке врачом Камурати (Италия) и хирургом Эгельманном (Австрия). Она входит в группу генетических патологических проявлений, передача которых осуществляется по аутосомно-доминантному виду. Патологические явления формируются в диафизарных зонах бедренных, плечевых и большеберцовой костей. И как исключение возможно повреждение иных костей.
Наблюдается тугоподвижность суставных сочленений, мышечная масса уменьшается. Формируется спецефическая «утиная» походка.
Лечебные мероприятия
Патология имеет начало в детском возрастном периоде.
Терапия этого патологического состояния основана на нивелировании признаков. Дополнительно осуществляется общеукрепляющее лечение, в случае выраженных болевых симптомов применяются кортикостероидные препараты.
Прогноз
Прогностически это патологическое состояние для заболевшего благоприятно
8799 0
К ним относятся остеопетроз, болезнь Пэджета черепа, внутренний лобный гиперостоз (ВЛГ ).
Внутренний лобный гиперостоз
ВЛГ представляет собой доброкачественной неравномерное узловое утолщение внутренней пластинки лобной кости, которое практически всегда распространяется на обе стороны. Место прикрепления фалькса по средней линии остается интактным. Описаны случаи односторонней локализации; при этом необходимо исключить такие заболевания как менингиому, кальцифицированную эпидуральную гематому, остеому, фиброзную дисплазию, эпидуральную фиброзную опухоль и болезнь Пэджета.
Частота ВЛГ среди общего населения составляет ≈1,4-5%. ВЛГ чаще встречается у ♀ (♀:♂=9:1) с частотой 15-72% у пожилых женщин. Описан ряд сопутствующих состояний (большинство из них недоказано); большинство из них носят метаболический характер, в результате чего возникло понятие метаболической краниопатии . Сопутствующие состояния включают:
- синдром Морганьи (т.н. синдром Морганьи-Стюарта-Мореля): Г/Б, ожирение, вирилизм и нейропсихиатрические расстройства (включая задержку умственного развития)
- эндокринные нарушения
- акромегалия (повышенное содержание гормона роста)
- гиперпролактинемия
- метаболические нарушения
- гиперфосфатаземия
- ожирение
- диффузный идиопатический гиперостоз скелета
Клинические данные
ВЛГ может протекать бессимптомно и быть случайной находкой при краниографии, произведенной по другим причинам. ВЛГ приписывают множество симптомов: гипертензию, припадки, Г/Б, нарушения функций ЧМН, деменцию, раздражительность, депрессию, истерию, утомляемость, умственные нарушения. Среди пациентов с ВЛГ частота Г/Б может быть выше, чем среди обычного населения.
Диагностика
Анализы крови для исключения некоторых из вышеуказанных состояний: контроль уровня ГР, ПРЛ, фосфата, алкалиновой фосфатазы (для исключения болезни Пэджета).
Обзорные краниограммы: имеется утолщение лобной кости, которое, однако, не захватывает среднюю линию. Иногда наблюдается распространение процесса на теменные и затылочную кости.
КТ: утолщение лобной кости обычно составляет 5-10 мм, но есть описания случаев с утолщением до 4 см.
Изотопное исследование скелета: при ВЛГ обычно имеется умеренное накопление препарата (обычно не столь интенсивное, как при костных mts ). Также при ВЛГ наблюдается накопление индия-111 в лейкоцитах (тест на определение скрытой инфекции) (ложно положительный тест).
Лечение
Несмотря на большое количество публикаций начала и середины ХХ века, описывающих эту патологию, в них мало говорится о возможном лечении тех случаев, когда предполагается, что симптомы связаны с ВЛГ. В одном описании при удалении участка утолщенной кости были обнаружены спайки с ТМО; в дальнейшем наблюдалось улучшение симптомов имевшейся истерии.
Хирургическая методика
Одним из методов является выпиливание краниотомом участка утолщенной кости (для разметки можно использовать обзорные краниограммы), которую затем расщепляют до нормальной толщины с помощью высокооборотной дрели, а затем этот лоскут ставят на место. Другим вариантом является пластика дефекта метилметакрилатом.
Гринберг. Нейрохирургия
Мы знаем о многих и многих заболеваниях нашего организма. Лечим разные органы. Но редко встретишь человека, который бы слышал о болезнях костной системы. И это хорошо. Но их много, иногда полезно знать какие существуют. Поэтому мы расскажем вам об одном из них – гиперостоз лобной кости. Что это такое знают в основном только те, кто уже сталкивался с проблемой. Между тем информация может оказаться полезной всем, так как никто не застрахован, и каждый может попасть под удар.
Строение и анатомия
Лобная кость – часть черепа и его основания, которая состоит из четырех отделов:
- Двух глазничных.
- Дугообразной носовой.
- Лобной чешуи. Костных долек расположенных вертикально. Нас интересуют именно они.
Лобная чешуя состоит из:
- Наружной гладкой поверхности, которая в нижней части имеет возвышение – остатки лобного шва. В детстве он делил кость на две половинки.
- Двух височных.
- Внутренней поверхности, имеющей вогнутую форму по средней линии верхней части.

Общая информация
Гиперостоз – аномальное разрастание костной ткани, которое может являться ответной реакцией на:
- Хронические инфекции.
- Большую нагрузку.
- Отравления.
- Некоторые виды опухолей.
- Болезни Педжета.
- Эндокринные нарушения.
- Радиационное поражение.
- Остеомиелит.
А также под ударом находятся те, кто имеет наследственную предрасположенность. Гиперостоз может образовываться на одной и нескольких костях одновременно. При этом поврежденная кость подвергается риску образования патологическим переломом в зоне появления утолщения.

Гиперостоз внутренней пластинки лобной кости
Для лобного гиперостоза характерно появление губчатых округлых наростов на фронтальных зонах, внутри чешуек лобной кости черепной коробки, размером до 1 сантиметра в диаметре. Обычно они формируются одинаково на обе половинки. Чаще всего болезнь поражает женщин старшего возраста имеющих в анамнезе синдром Морганьи – 70 % от всех случаев.
Клиническая картина выглядит следующим образом:
- Нарушение гормонального баланса приводит к проявлению мужских признаков: начинают расти волосы над верхней и нижней губой, на подбородке.
- Быстро набирается лишний вес.
- Появляются образования в лобной области, по бокам.
- Человека мучают нестерпимые головные боли, которые не дают спать.
Причины появления гиперостоза внутренней поверхности лобных чешуек точно неизвестны. Предполагается, что провоцирующими факторами кроме синдрома Морганьи могут быть:
- Эндокринные нарушения.
- Аномально быстрый рост скелета.
- Метаболические нарушения или нарушение обмена веществ.
Чаще всего болезнь диагностируется случайно, при проведении других исследований. Обычно, когда человек обращается с признаками, похожими на переутомление. Поэтому определить ее только по клиническим проявлениям не получится, необходимо проходить комплексное обследование:
- Рентгеновский снимок черепа,
- Анализ крови общий и на сахар,
- Обзорные краниограммы скелета,

Как лечить гиперостоз лобной кости?
Медикаментозное лечение самих наростов не предусмотрено, так как доказана его неэффективность. При внушительных поражениях костной ткани предполагается хирургическое решение проблемы .
Врачи проводят выпиливание и расщепление наростов краниотомом – медицинский инструмент для пробуравливания черепа. Затем лоскут ставят на место. Если же такой необходимости нет: опухоль небольшая, головные боли не доставляют человеку беспокойства, то врачи обычно назначают лечение заболеваний, являющихся первопричиной гиперостоза и его симптомов:
- Строгая пожизненная диета для снижения и поддержания нормального веса.
- Если присутствует гипертония, принимаются препараты, нормализующие артериальное давление.
- Пациенту необходимо много двигаться. Это важно для поддержания мышц в тонусе. Ведь болезнь может перекинуться и на другие кости. Для этого разработан целый комплекс лечебной физкультуры.
- В некоторых случаях показана лучевая терапия, способная уменьшить размеры образования.

Прогноз для жизни и профилактика
Прогноз для жизни в большинстве случаев оказывается благоприятным. После лечения происходит:
- Снижение веса.
- Уменьшаются головные боли.
- Проходит головокружение.
- Человек становится спокойным, высыпается.
Но при длительном течении заболевания может наблюдаться уменьшение объема черепа, что провоцирует повышение внутричерепного давления. Тогда речь идет об опасном нарушении, которое потребует серьезного лечения. Даже в этом случае прогноз чаще всего остается благоприятным. После лечения необходимо вести профилактический образ жизни. Что это значит?
- Предупреждение инфекционных заболеваний, отравлений.
- Строгий контроль веса.
Теперь вы знаете, что существует такое заболевание. Иногда неправильное отношение к нему приводит к серьезным последствиям. Для того чтобы вы сохранили свое здоровье и вели необходимый образ жизни мы и рассказали вам про гиперостоз лобной кости, что это такое, при каких симптомах следует посетить врача для консультации.

Видео: как лечится гиперостоз лобной кости
В этом ролике доктор Борис Свиридов из клиники «На здоровье» покажет, как выглядит гиперостоз лобной кости, расскажет про его опасность и лечение:
















Сборник ответов на ваши вопросы
Гиперостоз – избыточное (патологическое) разрастание неизмененной костной ткани. Может протекать, как самостоятельный процесс или являться симптомом других заболеваний. Причиной возникновения гиперостоза становится повышенная нагрузка на кость (например, при ампутации второй конечности), остеомиелит, радиационные поражения, отравления, интоксикации, некоторые хронические инфекции, эндокринопатии, нейрофиброматоз и радиационные поражения. Существуют наследственные гиперостозы и синдромы с неустановленной причиной возникновения. Симптомы определяются конкретным заболеванием. При этом гиперостоз клинически часто никак не проявляется и обнаруживается только при проведении специальных исследований (рентгенографии, МРТ, радионуклидного исследования). Тактика лечения гиперостоза зависит от основного заболевания.

Гиперостоз – избыточное разрастание кости, при котором определяется увеличение массы костной ткани на единицу объема. Может возникать компенсаторно (при повышенной нагрузке на конечность) или являться симптомом целого ряда заболеваний. Сам по себе гиперостоз не представляет опасности для больного, однако может сигнализировать о патологических процессах, требующих серьезной терапии. В зависимости от основного заболевания, при котором наблюдается гиперостоз, лечением данной патологии могут заниматься онкологи, фтизиатры, эндокринологи, пульмонологи, гастроэнтерологи, венерологи, ортопеды, ревматологи и другие специалисты.
С учетом распространенности выделяют локальные и генерализованные гиперостозы. Локальный гиперостоз в пределах одной кости может развиваться при постоянных физических перегрузках определенного сегмента конечности. Эта форма гиперостоза также возникает при некоторых злокачественных опухолях и системных болезнях. Кроме того, локальный гиперостоз наблюдается при синдроме Морганьи-Мореля-Стюарда – заболевании, которое может наблюдаться у женщин климактерического возраста.
К группе генерализованных гиперостозов относится кортикальный детский гиперостоз (синдром Каффи-Силвермена) – болезнь с неустановленным патогенезом, развивающееся у детей младшего возраста, и кортикальный генерализованный гиперостоз – наследственное заболевание, которое передается по аутосомно-рециссивному типу и проявляется в период полового созревания. Еще один генерализованный гиперостоз – болезнь Камурати-Энгельманна, передающаяся по аутосомно-доминантному типу.
Обычно при гиперостозе поражаются трубчатые кости. Костная ткань уплотняется и разрастается в периостальном и эндостальном направлении. При этом в зависимости от характера основной патологии может наблюдаться два варианта. Первый – поражение всех элементов костной ткани: надкостница, губчатое и корковое вещество уплотняются и утолщаются, количество незрелых клеточных элементов увеличивается, архитектоника кости нарушается, костный мозг атрофируется и замещается костными разрастаниями или соединительной тканью. Второй – ограниченное поражение губчатого вещества с образованием очагов склероза.
Синдром Мари-Бамбергера (системный оссифицирующий периостоз, гипертрофическая остеоартропатия) – избыточное разрастание костной ткани, описанное австрийским терапевтом Бамбергером и французским неврологом Мари. Проявляется множественными, как правило, симметричными гиперостозами, возникающими в области предплечий, голеней, плюсневых и пястных костей. Сопровождается характерной деформацией пальцев: фаланги утолщаются в виде «барабанных палочек», ногти приобретают вид «часовых стекол». Пациента с гиперостозом беспокоят боли в костях и суставах. Также наблюдаются вегетативные расстройства (покраснение и бледность кожи, потливость) и рецидивирующие артриты пястнофаланговых, локтевых, голеностопных, лучезапястных и коленных суставов со стертой клинической картиной. Возможно увеличение носа и утолщение кожи на лбу.
Гиперостоз при синдроме Мари-Бембергера развивается вторично, как реакция костной ткани на нарушение кислотно-щелочного баланса и хронический недостаток кислорода. Причиной возникновения синдрома являются злокачественные опухоли легких и плевры, хронические воспалительные заболевания легких (пневмокониоз, туберкулез, хроническая пневмония, хронический обструктивный бронхит и т. д.), болезни кишечника и почек, а также врожденные пороки сердца. Реже наблюдается при циррозе печени, лимфогранулематозе и эхинококкозе. В ряде случаев гиперостоз возникает спонтанно, без связи с каким-то заболеванием.
На рентгенографии голеней, предплечий и других пораженных сегментов выявляется симметричное утолщение диафизов вследствие образования гладких, ровных периостальных наслоений. На начальных стадиях плотность наслоений меньше, чем у кортикального слоя. В последующем наслоения становятся более плотными и сливаются с кортикальным слоем. При успешном лечении основного заболевания проявления синдрома Мари-Бембергера уменьшаются и даже могут полностью исчезать. Для уменьшения болей в период обострения применяются НПВС.
Фронтальным гиперостозом страдают женщины климактерического и постклимактерического возраста. Гиперостоз проявляется утолщением внутренней пластинки лобной кости, ожирением и появлением мужских половых признаков. Причина возникновения не выяснена, предполагается, что гиперостоз провоцируется гормональными изменениями в период климакса. Заболевание развивается постепенно. Вначале больных беспокоят упорные сжимающие головные боли. Боль локализуется в области лба или затылка и не зависит от перемены положения головы. Из-за постоянных болей пациентки с гиперостозом нередко становятся раздражительными и страдают от бессонницы.
В последующем увеличивается масса тела, возникает ожирение, нередко сопровождающееся усиленным ростом волос на лице и в области туловища. К числу других проявлений фронтального гиперостоза относится сахарный диабет II типа, колебания АД с тенденцией к повышению, сердцебиения, одышка и нарушения менструального цикла, которые, в отличие от обычного климакса, не сопровождаются приливами. Со временем отмечается усугубление нервных расстройств, иногда наблюдаются депрессии.
Диагноз фронтальный гиперостоз выставляют на основании характерных симптомов и данных рентгенографии черепа. На рентгенограммах выявляются костные разрастания в области лобной кости и турецкого седла. Внутренняя пластинка лобной кости утолщена. При проведении рентгенографии позвоночника нередко тоже обнаруживаются костные разрастания. При исследовании уровня гормонов в крови больных гиперостозом определяется повышенное количество гормонов коры надпочечников, адренокортикотропина и соматостатина.
Лечение фронтального гиперостоза осуществляют эндокринологи. Назначается низкокалорийная диета, пациенткам рекомендуют поддерживать режим достаточной двигательной активности. При стойком повышении АД показаны гипотензивные средства, при сахарном диабете – препараты для коррекции уровня сахара в крови.
Впервые этот гиперостоз описал Роске в 1930 году, однако, более подробное описание болезни было выполнено Силверменом и Каффи в 1945 году. Причины развития точно не выяснены, существуют теории относительно наследственного и вирусного происхождения, а также о связи болезни с нарушениями гормонального баланса. Гиперостоз возникает только у грудных детей. Начало напоминает острое инфекционное заболевание: возникает повышение температуры, ребенок теряет аппетит, становится беспокойным. В крови выявляется ускорение СОЭ и лейкоцитоз. На лице и конечностях пациентов с гиперостозом появляются плотные припухлости без признаков воспаления, резко болезненные при пальпации. Характерным признаком инфантильного гиперостоза является «лунообразное лицо», обусловленное припухлостью в области нижней челюсти.
По данным рентгенографии ключиц, коротких и длинных трубчатых костей, а также нижней челюсти выявляются пластинчатые периостальные наслоения. Губчатое вещество склерозировано, компактное утолщено. По результатам рентгенографии голени может определяться дугообразное искривление большеберцовой кости. Назначается общеукрепляющая терапия. Прогноз при инфантильном кортикальном гиперостозе благоприятный, все симптомы спонтанно исчезают в течение нескольких месяцев.
Гиперостоз носит наследственный характер, наследование происходит по аутосомно-рецессивному типу. Проявляется поражением лицевого нерва, экзофтальмом, ухудшением зрения и слуха, утолщением ключиц и увеличением подбородка. Симптомы возникают по достижении подросткового возраста. На рентгенограммах выявляются кортикальные гиперостозы и остеофиты.
Этот гиперостоз описан в начале XX века австрийским хирургом Эгельманном и итальянским врачом Камурати. Относится к числу генетических болезней, наследование происходит по аутосомно-доминантному типу. Гиперостоз развивается в области диафизов большеберцовых, плечевых и бедренных костей. Реже поражаются другие кости. Отмечается тугоподвижность суставов и уменьшение объема мышц.
Болезни ОДС и травмы
- © 2017 «Красота и медицина»
предназначена только для ознакомления
и не заменяет квалифицированную медицинскую помощь.
Заболеваний костных тканей очень много. Каждая патология имеет свою характерную симптоматику и причины возникновения. Отдельно стоит поговорить о гиперостозе – что это такое, какой патогенез и тактика лечения. Характерной особенностью патологии является увеличение объема веществ в костных тканях. В некоторых случаях такое состояние развивается при постоянной тяжелой физической нагрузке.
Однако не исключены ситуации, когда подобная реакция организма была вызвана тяжелым инфекционным заболеванием, например, остеомиелитом, отравлением, интоксикацией, поражением радиоволнами, онкологией, дисфункцией эндокринных желез и прочими состояниями.
Если направить пациента на рентгенологическое исследование, то при этом заболевании на снимках будет отчетливо видна повышенная плотность костных структур. Также будут иметься нарушения в анатомическом строении и расположении. В самом организме больного происходит стремительное формирование отложение тканей.
Из них в будущем формируются новые костные фрагменты, отличающиеся неровной формой, часто они напоминают своеобразные петли. Однако при достаточно медленном течении патологического процесса у пациента сформируется полноценная кость. Локализуется вновь образовавшаяся ткань в надкостнице, трабекуле или корковом слое.
Чаще всего происходит внедрение костной ткани в мозговую зону, с последующим отложением ее на трабекулах, или же между ними. Далее происходит проникновение в медуллярное пространство. В большинстве случаев такие трансформации можно наблюдать в тех зонах, где имеется процесс инфекционного характера или же опухоль.
В случае развития остиопойкилоза (разновидность гиперостоза), сформированная костная ткань будет разрастаться пятнами. Если у ребенка прогрессирует остеопороз злокачественного характера, то от заболевания пострадает большая часть костей всего скелета. Также стоит отметить, что процесс увеличения тканей не имеет связи с повышенным содержанием минеральных веществ в организме, которые могли бы спровоцировать стремительную кальцификацию.
Однако существуют и исключения, среди которых выделяют остеопороз, при котором на кости отмечается формирование уплотненного кальцифицированного хряща. Повышенный уровень плотности костный тканей также диагностируется при остеите фиброзного типа, которые имеет прямую связь с гиперпаратиреозом.

Если своевременно провести правильное лечение описанного выше заболевания, то процесс деструкции и формирование новой костной ткани будет остановлен. Если описанное равновесие несоответствующее, то высока вероятность того, что в некоторых участках костей будут сформированы очаги уплотнений. Чаще всего такое наблюдается у пациентов, которые перенесли операции по удалению коричневых опухолей.
Если гиперостоз возник вследствие дисфункции щитовидных желез, то может наблюдаться снижение скорости резорбции и образования. В этом случае будет сформирована плотная костная ткань, которая с высокой вероятностью будет соответствовать нормам строения.
Если нарушена работа почечных каналов, и у пациента на этом фоне имеется остеомаляция, то также могут формироваться подобные плотные образования.
Причины
На сегодняшний день ученые и медики не могут дать четкого ответа, и конкретно определить причину развития патологического процесса. Однако при этом была проведена мощная работа по изучению факторов, которые с высокой вероятностью могут провоцировать гиперостоз.
Нарушение процесса роста костных тканей может происходить при таких условиях:
- патологические состояния эндокринной системы, если в анамнезе имеются болезни передних долей гипофиза, функция паращитовидных желез повышенная, гормоны, продуцируемые щитовидной железой, снижают свою активность;
- регулярная интоксикация организма на протяжении многих лет ядовитыми веществами, в составе которых имеется фосфор, мышьяк, фтор, свинец, висмут;
- перенасыщение организма витамином А и Д;
- ударная доза радиоактивного излучения одномоментно, или регулярная радиация в малых дозах;
- ответ организма на имеющиеся патологии воспалительного или инфекционного характера, заболевания, которые долгое время протекают без правильного лечения;
- болезни почек, которые не позволяют им в полной мере осуществлять выделительную функцию, что затрудняет выведение фосфора через канальцы;
- патологии кровеносной системы: миелома, лимфогранулематоз, лейкемия, анемия;
- онкологические болезни;
- последняя стадия болезни Педжета ;
- осложнения после цирроза печени или эхинококкоза.
И это далеко не полный список патологий, на фоне которых может развиваться гиперостоз.
Клиника
Чаще всего при прогрессировании гиперостоза происходит поражение трубчатых костей. Происходит уплотнение и разрастание костных структур в периостальном и эндостальном направлении. Однако, в зависимости от того, какая патология стала причиной развития гиперостоза, болезнь может развиваться в двух направлениях.
В первом случае в патологический процесс вовлекаются все элементы костной ткани: надкостница, губчатое и корковое вещество подвергаются уплотнению и утолщению, увеличивается число несозревших костных клеток, наблюдается несоответствие архитектонике костей. На следующем этапе происходит атрофирование костного мозга, с последующим замещением его соединительной тканью.

Во втором случае у пациентов наблюдается поражение губчатого вещества ограниченного типа, при этом происходит формирование склерозирующих очагов.
Гиперостоз локализованного или первого типа нередко выступает симптомом синдрома Морганьи-Стюарта-Мореля. Генерализованный гиперостоз может указывать на прогрессирование в организме синдрома Камурати-Энгельманна. Если наблюдается увеличение массы трубчатых костей, то не исключено что у пациента диагностируют синдром Мари-Бамберга. Он чаще всего локализуется в области голени, предплечья, а также деформирует фаланги пальцев.
Диагностика
Как и в большинстве случаев, визуального осмотра пациента и сбора анамнеза недостаточно. Для создания полной клинической картины больному рекомендуют пройти:
- Рентгенографию;
- Компьютерную томографию;
- В исключительных случаях радионуклеидное исследование.
После четкой постановки диагноза врач разработает тактику лечения.
Терапия
Изначально следует выяснить первопричину болезни. Если гиперостоз вторичный, то есть возник на фоне иной патологии, то основной упор в этом случае делается на терапию этого заболевания. Чаще всего пациентам назначают средства из противовоспалительной группы , гормональные препараты, которые подавляют действие соматотропина. Если имеется хроническая пневмония, тогда показан прием антибиотиков.
Если заболевание первичное, то комплекс медикаментов состоит:
- из приема кортикостероидных гормонов в высокой дозировке;
- из приема препаратов, направленных на общее укрепление иммунной системы больного;
- из сбалансированного питания , где должно быть много белка и витаминов;
- из массажа и физиопроцедур , разрабатывающих суставы.
Если диагноз был поставлен в начальной стадии, а также пациент строго придерживался врачебных рекомендаций, тогда, спустя несколько месяцев терапии в таком направлении, у пациента наступает выздоровление.
Продукты (видео)

В норме внутренняя пластинка лобной кости на рентгенограммах черепа имеет достаточно ровный и четкий контур. Но в ряде случаев, обычно случайно, при рентгенологических исследованиях черепа (в т.ч. КТ) у больных с различной патологией обнаруживается эндокраниальный гиперостоз, чаще всего лобный [гиперостоз (ЛГ)].
Синдром Морганьи-Стюарта-Мореля
Синдром Морганьи-Стюарта-Мореля (СМСМ) является клинико-рентгенологическим синдромом, для которого характерно наличие гиперостоза внутренней пластинки лобной кости (возможно также обызвествление внутренней пластинки теменной кости, турецкого седла, обызвествление серповидного отростка, или только лишь утолщение внутренней пластинки костей свода черепа диплоэтического слоя), метаболических нарушений (ожирение, сахарный диабет, гиперпролактинемия, гиперпаратиреоз), психических и неврологических синдромов (мигренеподобные головные боли, снижение интеллектуально-мнестических функций, депрессия, эпилепсия), вирилизма и возможного сочетания с аутоиммунными заболеваниями (артриты, псориаз, гигантоклеточный артериит и др.). Часто наблюдается головокружение, описано единичное наблюдение больной с СМСМ, в клинической картине заболевания которой доминировала высокая артериальная гипертензия, в анамнезе - неоднократные нарушения мозгового кровообращения. В литературе имеется описание клинического наблюдения 20-летней больной, на краниограмме которой имелись характерные изменения в сочетании с признаками вовлечения в процесс 1, 2, 6, 8-й пар черепных нервов.
Обратите внимание ! Согласно современным предположениям, этот синдром является одним из ярких клинических вариантов нейро-эндокринно-обменной формы гипоталамического синдрома. Данное предположение подтверждается множеством этиологического компонента (включая конституциональный и наследственный характер), большой частоты этого синдрома среди больных с нервно-психическими заболеваниями, а также полиморфизмом клинической картины, которая проявляется и другими признаками несостоятельности гипоталамических структур. Несмотря на описанные единичные случаи успешного хирургического лечения СМСМ, в основном синдром выявляется на поздних стадиях и лечится симптоматически.
читайте также пост: Гипоталамический синдром (на сайт)
Обратите внимание ! На практике, как правило, приходится иметь дело с «осколками» данного синдрома, так как болезнь развивается исподволь, на протяжении многих лет, и клинические симптомы формируются с неодинаковой скоростью. Больные обращаются ко многим специалистам (терапевтам, эндокринологам, гинекологам, невропатологам), пока синдром не сформируется во всей «красе». До сих пор считалось, что болеют женщины ближе к климактерическому периоду, но на самом деле [!!! ] в этом периоде онтогенеза болезнь достигает своего критического состояния, когда сформировались необратимые патологические изменения.
Судить о распространенности СМСМ достаточно сложно, так как данные литературы существенно различаются в зависи мости от того, получены они в результате клинических или археологических исследований. По данным клинических исследований распространенность данного синдрома составляет 140 случаев на 1000000, по данным патологоанатомов, распространенность составляет 3 - 14% в общей популяции и 22,8% в популяции женщин старше 70 лет. Все авторы единодушны в том, что данный синдром поражает преимущественно женщин (при этом более 84% лиц с СМСМ составляют женщины старше 60 лет). СМСМ редко диагностируется до 40 лет, и частота его встречаемости значительно возрастает с возрастом. По сочетанию лобного гиперостоза с изменениями костной плотности элементов турецкого седла можно определить следующие степени (В.М. Пустынников, КО госпиталь ветеранов войн, г. Курган, 2014):

Существует множество теорий, объясняющих возможную этиологию и патогенез СМСМ. Одна из них, генетическая, базируется на сведениях о наличии семейных случаев СМСМ, данных генетических исследований, случаях развития синдрома у монозиготных близнецов и данных о различной частоте встречаемости СМСМ у представителей разных этнических групп. Данная теория частично объясняет факт развития синдрома преимущественно у женщин (предполагается связанный с полом тип наследования [известны единичные наблюдения этого синдрома среди мужчин, но они носят спорадический характер]). Интересно, что во всех наблюдавшихся семейных случаях рост женщин был значительно ниже среднего (например, рост монозиготных близнецов с СМСМ составил 146 см), что авторы объясняли как следствие генетического дефекта и/или гормонального дисбаланса (избытка эстрогенов [см. далее]).
Эндокринная теория патогенеза СМСМ. У предрасположенных субъектов под влиянием избытка эстрогенов (или недостатка андрогенов) происходит изменение функции гипоталамо-гипофизарной системы с увеличением синтеза соматотропного гормона, кортикотропных гормонов, пролактина, что приводит к гиперплазии костной ткани и метаболическим нарушениям. Подтверждают данное предположение результаты исследования гормонального статуса пациентов, выявление у пациентов с СМСМ множественных микроаденом гипофиза и тот факт, что у мужчин СМСМ описан только в сочетании с гипогонадизмом (передача заболевания по мужской линии неизвестна). Эксперименты на животных показали, что у самок мышей инъекции эстрогенов ассоциируются с формированием гиперостоза лобной кости в 42% случаев, подавление активности центра насыщения и ожирение - в 11% случаев, а сочетанное воздействие обоих факторов при водит к гиперостозу лобной кости у 70% животных.
Вариантом гипотезы, рассматривающей гиперэстрогению как пусковой фактор СМСМ, является предположение о роли питания, включающего значительное количество фитоэстрогенов, в развитии СМСМ. Помимо изменения питания, связанного со стимуляцией выработки эстрогенов, существует теория, связывающая развитие СМСМ с общим повышением калорийности питания в сочетании с уменьшением физической активности человека (теория «микроэволюции человека»), приводящим к метаболическому синдрому и, как следствие, - нарушению обмена биомолекул (например, адипокинов), в первую очередь лептина. Изменение уровня лептина при ожирении и в постменопаузе и его способность влиять на костеобразование может определять его роль в развитии СМСМ. Теория «гормональной микроэволюции человека», подразумевающая возможность постепенного изменения антропометрических данных человека на фоне изменения особенностей питания, передающихся в семьях на протяжении нескольких поколений и приводящих к стойким изменениям гормонального фона в популяции, косвенно подтверждается данными археологических исследований, показавших, что гиперостоз лобной кости до XIX века встречался исключительно среди останков лиц, принадлежавших высшему социальному классу, что указывает на то, что СМСМ - отчасти социальная болезнь, основная роль в развитии которой может принадле жать ожирению. Установлено, что среди лиц с гиперостозом лобной кости повышение индекса массы тела встречается в 86% случаев. Роль ожирения в формировании СМСМ определяется участием клеток жировой ткани в обмене ряда биомолекул (адипокинов), в развитии инсулинорезистентности, аутоиммунной агрессии и системного воспаления, которые изменяют нормальное костеобразование. Типичные для СМСМ изменения глюкозы крови, инсулинорезистентность и повышение уровня щелочной фосфатазы крови также связаны с наличием избыточной массы тела. Однако несмотря на показанную роль ожирения в развитии СМСМ, ряд авторов предполагают, что первичным является не ожирение, а поражение гипоталамо-гипофизарной системы под влиянием аутоантител, по отношению к которому изменения костной, нервной и эндокринной систем являются вторичными.
Несколько отличается от рассмотренных выше механическая теория, согласно которой основой болезни является развитие гиперостоза лобной кости, а эндокринный, гормональный и неврологический дисбаланс являются следствием атрофии коры лобной доли головного мозга и вещества головного мозга в целом, что приводит к нарушениям функции гипоталамо-гипофизарной системы. Явным недостатком данной теории является отсутствие объяснения первопричины гиперостоза лобной кости, который с высокой долей вероятности может определять всю остальную клиническую картину (вирилизм, ожирение, сахарный диабет, нарушения когнитивных функций), характерную для данного синдрома. Таким образом, этиопатогенез СМСМ в настоящий момент остается неясным.
Обратите внимание ! Информирование врачей психиатров, неврологов, эндокринологов, рентгенологов, терапевтов о сути СМСМ может способствовать ранней диагностике и профилактике формирования тяжелых форм заболевания путем коррекции образа жизни, питания, нарушений обмена веществ, гормонального и психического статуса веществ у женщин с отягощенной наследственностью по СМСМ и у мужчин с гипогонадизмом. [!!! ] Несмотря на этот оптимистичный прогноз, приходится признать, что до настоящего времени в изучении СМСМ больше вопросов, чем ответов.
Читайте также:
статья «Синдром Морганьи-Стюарта-Мореля» Исмагилов М.Ф., Хасанова Д.Р., Галимуллина З.А., Шарашенидзе Д.М.; Кафедра невропатологии, нейрохирургии и медицинской генетики Казанского государственного медицинского университета (журнал «Неврологический вестник» №3-4, 1994) [читать ];
статья «Синдром Морганьи-Стюарта-Мореля, кардиомиопатия и повышение уровня аутоантител: сосуществующие или взаимосвязанные состояния?» И.З. Гайдукова, А.П. Ребров; ГБОУ ВПО Саратовский ГМУ им. В.И. Разумовского Минздрава России (журнал «Проблемы женского здоровья» №3, 2014) [читать ];
статья «Лобный гиперостоз как проявление возрастных изменений в костях черепа» В.М. Пустынников, КО госпиталь ветеранов войн, г. Курган (Тюменский медицинский журнал, № 2, 2014) [читать ];
материалы портала радиологов radiomed.ru [читать ];
статья «Синдром гиперторможения гонадотропной функции гипофиза» З. Ш. Гилязутдинова, А.А. Хасанов, Л.Д. Эгамбердиева, М.А. Хамитова, Л.Т. Давлетшина; Казанский государственный медицинский университет [Кафедра акушерства и гинекологии №1] (Казанский медицинский журнал, №5, 2006) [читать ]
Непрогрессирующая аномалия развития костей мозгового черепа
По данным исследования Н.Ф. Докучаевой и соавт. (Научный центр неврологии РАМН, Москва, 2009) ЛГ может протекать и без выраженных обменно гормональных сдвигов (то есть, может не иметь самостоятельных клинических проявлений и не оказывать влияния на течение основного заболевания), при этом многолетние наблюдения показали отсутствие какой-либо динамики рентгенологической картины гиперостоза - в этих случаях [лобный] гиперостоз можно рассматривать как стабильную и непрогрессирующую аномалию развития костей мозгового черепа, связанную с нарушением процесса остеогенеза.
подробнее в статье «К вопросу о лобном гиперостозе» Н.Ф. Докучаева, Н.В. Докучаева, М.К. Андрианова; Научный центр неврологии РАМН, Москва (журнал «Нервные болезни» №2, 2009) [читать ]
Краниоцеребральная диспропорция
Утолщение костей свода, утолщение или уплотнение диплоэ может быть результатом [1 ] первичной краниоцеребральной диспропорции (КЦД) (объем растущего головного мозга превышает доступное интракраниальное пространство), которая вызвана первичным патологическим процессом, ведущим к диффузному утолщению костей свода или преждевременной оссификации и закрытию швов (ярким примером такой КЦД служит первичный краниостеноз); [2 ] вторичной КЦД - ятрогенного феномена, который инициирован имплантацией шунтирующей системы (у пациентов с врожденной гидроцефалией или возникшей вследствие внутрижелудочкового кровоизлияния, воспаления [менингит] и др. причин) в раннем детском возрасте (шунт-индуцированный краниосиностоз).
читайте также пост: Краниосиностоз и краниостеноз (на сайт)
читайте также статью: «Шунт-индуцированный краниосиностоз: актуальность проблемы, выбор тактики, особенности хирургического лечения» С.А. Ким, Г.В. Летягин, В.Е. Данилин, А.А. Сысоева; ФГБУ «Федеральный центр нейро-хирургии» Минздрава России, Новосибирск (журнал «Вопросы нейрохирургии» №4, 2017) [читать ]
![]()
Лобный гиперостоз на radiopaedia
.org
© Laesus De Liro
Уважаемые авторы научных материалов, которые я использую в своих сообщениях! Если Вы усматривайте в этом нарушение «Закона РФ об авторском праве» или желаете видеть изложение Вашего материала в ином виде (или в ином контексте), то в этом случае напишите мне (на почтовый адрес: [email protected] ) и я немедленно устраню все нарушения и неточности. Но поскольку мой блог не имеет никакой коммерческой цели (и основы) [лично для меня], а несет сугубо образовательную цель (и, как правило, всегда имеет активную ссылку на автора и его научный труд), поэтому я был бы благодарен Вам за шанс сделать некоторые исключения для моих сообщений (вопреки имеющимся правовым нормам). С уважением, Laesus De Liro.
Posts from This Journal by “справочник невролога” Tag
 Острый вялый тетрапарез
Острый вялый тетрапарез
… развитие синдрома острого вялого тетрапареза (ОВТ) в практике невролога является неотложным состоянием, требующим выяснения причины и принятия…
 Психомоторное возбуждение у больных в критических состояниях
Психомоторное возбуждение у больных в критических состояниях
Возбуждение и тревога могут возникать у больных лю бого возраста, находящихся в отделении реаниматологии. Эти нарушения встречаются как минимум…














