Женский гинекологический тракт – это среда гармоничного существования микроорганизмов с местом их обитания – половыми путями. На страже инфекционной защищенности органов, реализующих детородную функцию женщины, стоят микроорганизмы нижних половых путей, а точнее влагалища. Поэтому роль микробиоценоза нижних половых путей сложно переоценить. Многочисленные причины: и внешние, и внутренние, могут нарушить равновесный баланс данного биотопа. Итогом является воспаление влагалища, именуемое кольпитом.
Что такое кольпит и чем он опасен?
Слизистая внутренняя оболочка влагалища подвластна цикличным гормональным изменениям. С наступлением пубертата, под влиянием роста уровня эстрогенов в крови, меняется характеристика тканей внутренней поверхности вагины: эпителий из однослойного кубического трансформируется в многослойный плоский, который впоследствии становится питательной субстанцией для лактобактерий.
 Лактобактерии представляют подавляющее большинство бактерий вагины. Используя для своей жизнедеятельности гликоген эпителия влагалища, они метаболизируют его, продуцируя молочную кислоту и перекись водорода, что реализует необходимую кислую среду в нижних половых путях, непригодную для патогенных микроорганизмов. Кроме того, лактобактерии стимулируют синтез иммуноглобулинов (секреторные IgА), лейкоцитарный фагоцитоз, обеспечивая местный защитный иммунитет.
Лактобактерии представляют подавляющее большинство бактерий вагины. Используя для своей жизнедеятельности гликоген эпителия влагалища, они метаболизируют его, продуцируя молочную кислоту и перекись водорода, что реализует необходимую кислую среду в нижних половых путях, непригодную для патогенных микроорганизмов. Кроме того, лактобактерии стимулируют синтез иммуноглобулинов (секреторные IgА), лейкоцитарный фагоцитоз, обеспечивая местный защитный иммунитет.
Лактобактерии не единственные обитатели влагалища. Бифидобактерии, пептострептококки наравне с лактобациллами выполняют защитную функцию (флора Додерлейна). Биотоп дополняют условно-патогенные микроорганизмы (УПМ), количество которых не превышает определенных цифр (см. таблицу). УПМ при снижении функционирования местных защитных механизмов реализует свои патогенные свойства.
| Условно-патогенные бактерии | КОЕ/мл |
|---|---|
| Clostridium | До 10³ |
| Corynebacterium | |
| Bacteroides | До 10 4 |
| Propionobacterium | До 10³ |
| Fusobacterium | |
| E.coli | |
| Enterobacter | |
| Acinetobacter | |
| Proteus | |
| Klebsiella | |
| Pseudomonas | |
| Staphylococcus epidermidis | До 10 4 |
| Staphylococcus aureus | До 10³ |
| Enterococcus | До 10 4 |
| Peptococcus | |
| Streptococcus | |
| Peptostreptococcus | |
| Candida | — |
| Mycoplasma | До 10³ |
| Ureaplasma | |
| Gardnerella | — |
| Actinomyces | До 10² |
Значение КОЕ/мл равное 10³-10 4 степени для условно-патогенных бактерий считается критичным и требует лечения. Патогенные микроорганизмы: Trichomonas, Chlamydia, герпесвирусы, гонококки – отсутствуют в норме.
Нормальные физиологичные выделения имеют белый цвет, не имеют неприятного запаха, не обильны, под воздействием воздуха окисляются и приобретают желтый оттенок. Объем их в течение суток не превышает 2 миллилитров.
Так что же такое кольпит? Частым поводом для обращения к гинекологу становится появление характерных патологических выделений, причиняющих дискомфорт. Такие выделения обильны, имеют неприятный запах, причиняют зуд и жжение, ощущение дискомфорта и распирания во влагалище. Общее состояние женщины также может страдать: снижается работоспособность, половая активность, ухудшается самочувствие.
Все эти процессы являются результатом воспаления слизистой оболочки влагалища, а заболевание называется кольпитом. Врачи могут оперировать понятием «вагинит»: вагинит и кольпит являются синонимами и имеют разное языковое происхождение: с греческого «кольпос» и с латыни «вагина» слова переводятся как «влагалище».
Основная проблема заключается в том, что кольпит у женщин приводит к нарушению репродуктивной функции.
Причины кольпита:
- попадание извне патогенных микроорганизмов (хламидий, трихомонад, гонококков, вируса простого герпеса) при незащищенном половом контакте и бытовым путем;
- снижение иммунитета при тяжелых заболеваниях, оперативных вмешательствах, беременности;
- дисбаланс собственной условно-патогенной флоры;
- гормональные нарушения;
- сахарный диабет;
- климактерический период;
- длительное лечение оральными контрацептивами (с повышенным содержанием эстрогенов), антибиотиками.
 Кольпит в гинекологии является лидирующим диагнозом среди воспалительных болезней репродуктивных органов женщины. Актуальность в гинекологии: кольпит (вагинит) в настоящее время получил широкое распространение среди девочек-подростков и молодых нерожавших женщин.
Кольпит в гинекологии является лидирующим диагнозом среди воспалительных болезней репродуктивных органов женщины. Актуальность в гинекологии: кольпит (вагинит) в настоящее время получил широкое распространение среди девочек-подростков и молодых нерожавших женщин.
Отсутствие знаний об опасности передачи ИППП, методах контрацепции, многочисленная смена половых партнеров приводят к заражению инфекциями, тропными к влагалищной ткани.
Что это за заболевание мы уже выяснили, давайте теперь рассмотрим чем опасен кольпит? Современный набор половых инфекций часто не дает типичную яркую клинику, а протекает практически бессимптомно, не подавая повода для визита к врачу. Зачастую, молодые женщины обращаются к гинекологу при безуспешных попытках забеременеть. Виды кольпита определяются возбудителями, вызвавшими болезнь.
Еще 50 лет назад структура возбудителей кольпита выглядела совершенно по-другому: основными заболеваниями, при которых регистрировался вагинит, были гонорея и сифилис. Интенсификация развития фарм. индустрии в аспекте производства новых групп антибактериальных препаратов существенно повлияла на эпидемический процесс кольпита.
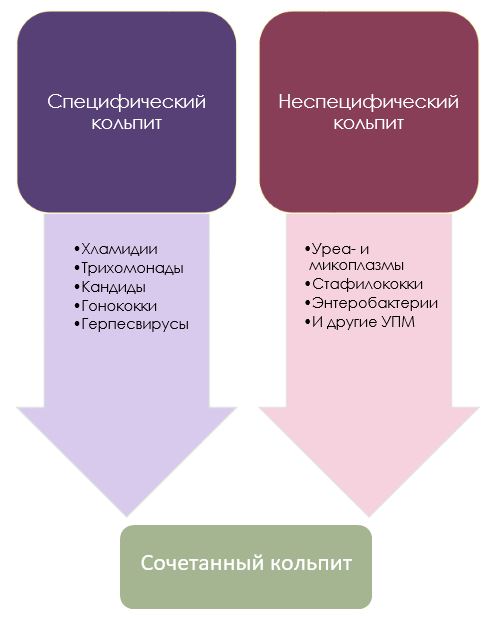
В настоящее время ведущая этиологическая роль принадлежит хламидиям, герпесвирусам, кандидам, трихомонадам, вызывающим специфический кольпит, а среди условно-патогенной флоры «бушуют» уреа- и микоплазмы, стафилококки и энтеробактерии – возбудители неспецифического кольпита.
Сочетанный кольпит
Сочетанный кольпит – это такой вид вагинита, при котором происходит ассоциация нескольких возбудителей болезни, что затрудняет диагностику. Моноэтиологичность кольпита бывает редко. Рост заболеваемости вагинитом у женщин во многом обусловлен недостаточными диагностическими мероприятиями.
 Например, при выявлении у пациентки хламидий методом полимеразной цепной реакции (ПЦР), метод культурального исследования (бактериологический посев отделяемого из половых путей) может остаться в стороне.
Например, при выявлении у пациентки хламидий методом полимеразной цепной реакции (ПЦР), метод культурального исследования (бактериологический посев отделяемого из половых путей) может остаться в стороне.
Сконцентрировавшись на лечении хламидийной инфекции, препараты, подавляющие рост УПМ могут быть не назначены. В итоге, через определенный промежуток времени, возникнет рецидив хламидийной инфекции, т.к. полное излечение возможно исключительно на фоне нормальной влагалищной микрофлоры.
Патогенные бактерии способны колонизировать слизистую влагалища только при отсутствии защитного барьера на своем пути – лакто- и бифидобактерий. В кислой среде здорового влагалища инфекционные агенты погибнут. При недостатке представителей микробиоценоза половых путей интенсивно размножается условно-патогенная составляющая, следственно, специфический кольпит всегда сопровождается ростом УПМ – это усугубляет течение болезни, что требует расширения схемы лечения.
 В гинекологической практике более 50% кольпитов – сочетанные. Очень часто встречается сочетание двух-трех патогенных возбудителей при вагините. Например, трихомонадный кольпит в 50% случаев ассоциирован с микоплазмами, в 30% – с гарднереллами, в 20% – с хламидиями или уреаплазмами.
В гинекологической практике более 50% кольпитов – сочетанные. Очень часто встречается сочетание двух-трех патогенных возбудителей при вагините. Например, трихомонадный кольпит в 50% случаев ассоциирован с микоплазмами, в 30% – с гарднереллами, в 20% – с хламидиями или уреаплазмами.
Как передается сочетанный кольпит? Передаваться половым и бытовым путем могут только патогенные составляющие смешанного кольпита: хламидии, трихомонады, гонококки, герпесвирусы.
Хламидийный кольпит
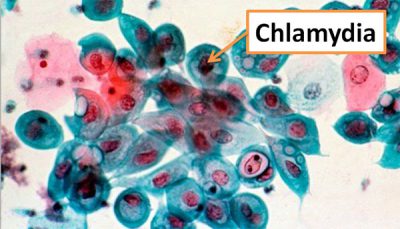
Chlamydia trachomatis в организме человека проходит особенный цикл развития. Попав в благоприятную среду для размножения, они внедряются в клетки эпителия, разрушают их, освобождаясь сами.
 Внеклеточные формы нечувствительны к антибиотикам, а внутриклеточные – чувствительны, что объясняет трудности в лечении данной инфекции: препарат должен проникнуть внутрь клетки и уничтожить инфекционный агент. В нормальной влагалищной среде хламидии погибают: они неспособны размножаться в эпителии вагины.
Внеклеточные формы нечувствительны к антибиотикам, а внутриклеточные – чувствительны, что объясняет трудности в лечении данной инфекции: препарат должен проникнуть внутрь клетки и уничтожить инфекционный агент. В нормальной влагалищной среде хламидии погибают: они неспособны размножаться в эпителии вагины.
Персистенция начинается только в условиях повышения рН, недостатка лактобацилл, т.е при снижении местного иммунитета, что встречается при беременности, в пожилом возрасте и у девочек. Классическая среда обитания хламидий – уретра, цервикальный канал, маточные трубы, яичники, эндометрий.
Хламидийный кольпит способен передаться половым путем в 40% случаев незащищенного сексуального контакта, а также контактным путем через бытовые принадлежности.
Длительность инкубационного периода от одной до шести недель. Но развернутая клиническая картина встречается редко, в 80% – это носительство без проявления симптомов. Проявления во многом зависят от сопутствующей инфекции (стафилококки, энтеробактерии), чаще всего это наличие выделений густой консистенции, неоднородных, желтого цвета и с неприятным запахом. Опасность хламидийного кольпита:

Лабораторная диагностика:
Микоплазменный кольпит
При количественном значении КОЕ/мл 10³ — Mycoplasma genitalium, hominis, Ureaplasma urealyticum реализуют процесс микоплазменного вагинита. Микоплазмы значительно подавляют местный иммунитет, часто меняют свой антигенный состав, иммунный ответ на эту инфекцию слабый и непродолжительный.
 Особенно часто вызывают ассоциированный с трихомонадами и гонококками кольпит. В подавляющем большинстве случаев, заболевание протекает бессимптомно. Вагинальный секрет может приобретать обильный характер, желтоватый оттенок, неприятный запах. При ассоциации со стафилококками выделения белые или желтые, с кишечной палочкой – приобретают коричневый оттенок. Возможны зуд и жжение.
Особенно часто вызывают ассоциированный с трихомонадами и гонококками кольпит. В подавляющем большинстве случаев, заболевание протекает бессимптомно. Вагинальный секрет может приобретать обильный характер, желтоватый оттенок, неприятный запах. При ассоциации со стафилококками выделения белые или желтые, с кишечной палочкой – приобретают коричневый оттенок. Возможны зуд и жжение.
Опасность микоплазменного кольпита:
- преждевременное излитие вод;
- пороки развития плода;
- внутриутробная гибель плода;
- микоплазменная пневмония новорожденного;
- повышение свертываемости крови;
- провокаторы аутоиммунных заболеваний.
Лабораторная диагностика:
- бак.посев для количественного определения и устойчивости к антибиотикам;
- ПЦР анализ «Фемофлор», бак.посев отделяемого влагалища с целью количественного определения УПМ, как сопутствующей инфекции;
- метод определения антител малоспецифичен для диагностики.
Герпетический кольпит
Вирус простого герпеса (ВПГ), передающийся половым путем, обеспечивает пожизненное носительство с периодическими обострениями или атипичным течением. После первичного заражения и симптомокомплекса, ВПГ определенное время не дает о себе знать, бессимптомно персистируя в нервных стволах.
 Какой частотой будет характеризоваться рецидивирование процесса, зависит от индивидуальных особенностей иммунной системы. Герпетическая инфекция половых путей может протекать под маской неспецифического кольпита (атипичное протекание инфекции). В данном случае, кольпит часто рецидивирует и не поддается антибактериальному лечению.
Какой частотой будет характеризоваться рецидивирование процесса, зависит от индивидуальных особенностей иммунной системы. Герпетическая инфекция половых путей может протекать под маской неспецифического кольпита (атипичное протекание инфекции). В данном случае, кольпит часто рецидивирует и не поддается антибактериальному лечению.
Симптоматическая диагностика затруднительна. Как правило, во время беременности при рецидивирующем ВПГ в крови имеется защитный титр антител, предотвращающий инфицирование плода. Опасность в большей степени представлена для ВИЧ-инфицированных носителей ВПГ. Диагностика:
- анализ крови на антитела класса M и G.
Кандидозный кольпит (молочница)
Кандидоз влагалища не передается половым путем. Грибки рода Candida обитают во влагалище, но манифестация заболевания появляется при:
Молочница может протекать как остро, так и хронически (при обострении заболевания более 4 раз в год). Симптомы: умеренные выделения бело-серого цвета, не имеющие запаха, творожистого характера, сопровождающиеся выраженным зудом и жжением, болью во время полового акта.
Опасность кандидозного кольпита:

Диагностика:
- бак.посев с целью количественного определения возбудителя;
- микроскопия мазка.
Основными направления в лечении кольпита являются: комплексный подход (учет в схеме лечения всех выделенных возбудителей), включение иммуномодуляторов и предпочтение пероральному приему лекарств. Обязателен лабораторный контроль излеченности спустя месяц после окончания курса лечения.
Лидирующие позиции в списке особо известных болезней мочеполовой среды занимает кольпит. Увы, большая часть женского населения планеты испытала на себе данное заболевание. Ведь именно у женщин этот недуг является одним из наиболее распространенных отклонений. Согласно статистике, в наше время каждая третья женщина испытывает на себе одну из форм кольпита, при этом даже не догадываясь о своей болезни.
Терминология кольпита
Кольпит или вагинит - это процесс воспаления влагалища, в последствии его заражения. Специалисты выделяют следующие возбудители данной болезни:
- стрептококк;
- трихомонада;
- хламидия;
- микоплазма;
- гемофильная палочка.
Если запустить вагинит, возникает большая вероятность воспалительного процесса влагалища, который приводит к срастанию стенок и прогрессированию заболеваний матки. А это может привести к таким страшным последствиям, как внематочная беременность или бесплодие.
Важно знать, что кольпит у мужчин не формируется, но контагий (заразительная материя, которая переносит болезнь от одного человека к другому) данного заболевания присутствует. Так как недуг провоцируют стафилококки, хламидии и гемофильные палочки, то, попадая на подходящую почву вагины с нарушенной микрофлорой, инфекция стремительно прогрессирует.
Классификация вагинита
Данное заболевание имеет два вида:
- Специфический (вторичный) – когда недуг вызван инфекцией, которая передается половым путем.
- Неспецифический кольпит (первичный) – когда недуг развивается условно патогенными бактериями прямо во влагалище.
Направление заболевания определяется такими тремя основными видами:
- Хронический кольпит. Сопровождается желтыми выделениями, которые имеют резкий запах. Возникает тяжесть и боль внизу живота, а также зуд внешних половых органов. Лечение данного вида вагинита длительное и неприятное. Хронический недуг является проблемой не только молодых девушек, но также детей и пожилых женщин.
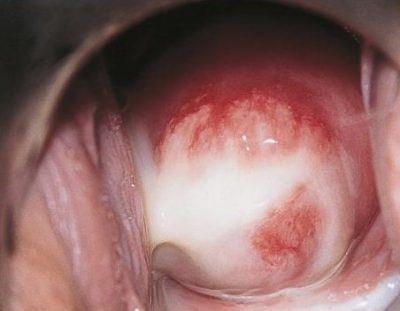
- Острый кольпит. Этот тип характеризуется такими признаками: тяжесть в области влагалища (реже внизу живота), жжение, обильные или умеренные выделения (иногда бывают гнойные). При осмотре можно заметить гиперемию и отек слизистой части влагалища.
- Подострый кольпит. В этой стадии клинические выражения проявляются сдержанно. Боли появляются реже, выделения и отек слизистой части уменьшается, как и выраженная гиперемия.
Еще существуют такие категории, как:
- дрожжевой кольпит;
- атрофический кольпит;
- старческий кольпит;
- трихомонадный кольпит.
Дрожжевой кольпит
Дрожжевой кольпит, или как его еще называют, кандидозный кольпит является одним из самых распространенных видов заболевания, особенно у женщин в положении и тех, кто часто принимает антибиотики. Молочница – это еще одно из названий данной категории.
У женщин, больных кандидозным кольпитом, проявляются такие симптомы:
- Зуд в интимной зоне.
- Резкая боль при мочеиспускании.
- Отечность внешних половых органов.
- Кислый запах и творожистые выделения.
Кроме того, в выделяемых жидкостях присутствуют примеси крови.
Атрофический кольпит
Атрофический кольпит является патологией, которая возникает вследствие климакса, его еще называют сенильным кольпитом. Из-за того, что снижается интенсивность яичников, падает деление эстрогенов, которые вызывают рост эпителиальных клеток. С течением времени концентрация полезных бифидо- и лактобактерий уменьшается, слизистые оболочки половых органов стают тоньше и высыхают.
Сенильный кольпит
Сенильный кольпит выражается следующими признаками:
- зуд и сухость влагалища;
- боль во время интимной близости;
- кровяные выделения после полового акта;
- раздражение от мыла.
Обратите внимание! Чаще всего воспаления, длительность которых более 3 месяцев, называют хроническими. Но атрофический кольпит может развиваться годами.
Старческий кольпит
Старческий кольпит проявляется во время менопаузы. Симптомы данного вида выражаются в прогрессирующей сухости половых органов из-за чего появляется свербеж. Если у пациентки очень сильный зуд, гнойные или кровяные выделения, то следует срочно обратится к врачу, для проверки на образование злокачественных опухолей.
При старческом виде болезни категорически запрещается пользоваться тампонами и прижигающими мазями.
Совет! Для облегчения симптомов кольпита лучше пользоваться мазями, которые содержат сок алоэ, облепиховый экстракт и другие витаминные мази на основе натуральных компонентов, либо детским кремом. Только предварительно необходимо проконсультироваться с врачом.

Трихоманадный кольпит
Трихоманадный кольпит у женщин проявляется уже в первые 3 дня после заражения, а температура тела повышается до 38 градусов, поэтому не сложно диагностировать болезнь.
Для нее характерны такие симптомы:
- Генитальная зона становится опухшей и краснеет.
- Появляются обильные желтые выделения, которые могут быть пенистыми. В крайне запущенной форме выделения становятся зеленого оттенка.
- Во время полового контакта появляется сильная боль, а влагалище легко ранить, и оно может кровоточить.
В исключительных случаях пациенту могут диагностировать хламидийный кольпит. Этот вид заболевания характеризуется меньшим количеством выделений, нарушенным мочеиспусканием, зудом и болью.
Причины возникновения патологии
В гинекологии выделяют множество причин возникновения этого неприятного недуга. У маленьких девочек данное заболевание появляется вследствие детских инфекций, а также на фоне таких заболеваний, как скарлатина, дифтерия и пр.
Для развития кольпита должны существовать предрасполагающие условия:
- беспорядочные половые связи;
- аллергические реакции;
- синтетическое белье;
- несоблюдение правил гигиены;
- употребление гормональных препаратов;
- неправильное питание;

- авитаминозы;
- химиотерапия и лучевая терапия при раковых заболеваниях.
Специалисты различают следующие патологии, провоцирующие возникновение кольпита:
- повреждение половых органов;
- патологии половых органов;
- болезнь пищевого тракта;
- прерывание беременности;
- ослабление иммунитета при беременности и менструации;
- приобретенное или врожденное иммунодефицитное состояние.
Внимание: большинство предрасполагающих условий входят в международную классификацию болезней десятого пересмотра (мкб 10).
Кольпит и гипоэстрогения
Очень часто причиной кольпита становится гипоэстрогения. Гипоэстрогения – это уменьшение уровня эстрогенов. Бывает она двух видов:
- Физиологическая;
- Искусственная (операции в области яичников).
У женщины, достигшей детородного возраста, гипоэстрогения может формироваться из-за таких обстоятельств:
- После родов. В том периоде, когда женщина медленно восстанавливает гормональный баланс организма. Особенно у тех пациенток, которые кормят ребенка грудным молоком (именно в этот момент вырабатывается пролактин), что служит поводом к длительной гипоэстрогении и возможному прогрессированию атрофического кольпита.
- Гормональный атиреоз яичников. Долгий гормональный дисбаланс порождает устойчивую гипоэстрогению и развитие переживаний, а также становится причиной эндокринной патологии.
- Наличие ВИЧ или СПИДа.
Женщины, болеющие сахарным диабетом, надпочечной патологией предрасположены к атрофическому кольпиту.
Клиническая картина заболевания
Клиническая картина вагинита часто зависит от вида болезни, но есть несколько признаков, которые являются характерными чертами заболевания:
- Дискомфорт во влагалище.
- Резкое увеличение выделений и их неприятный запах.
- Разнообразный характер выделений (гнойные, творожистые, кровяные и другие).
- Раздражение половых губ (краснота, отечность и прочее).
- Тянущая боль внизу живота.

- Резкое повышение температуры.
- Боли и рези во время мочеиспускания.
Если кольпит остро выраженный, все вышеуказанные черты недуга ярко выражены. Во время хронического вагинита симптомы менее выражены, а само заболевание длительное и со вспышками ухудшения. Атрофический кольпит проходит медленно, и пациенты могут практически не предъявлять жалоб.
Кольпит при беременности
Врачи-гинекологи говорят, что во время кольпита беременеть можно, но они не советуют этого делать. Ведь заболевание может привести к обострению во время беременности и что самое страшное – к инфицированию ребенка. Поскольку вагинит очень опасен как для матери, так и для плода, то следует вовремя диагностировать болезнь и вылечить ее.
Внимание! Кольпит у беременных женщин проявляется на ранней стадии беременности, а самым опасным временем для недуга является момент перед самими родами.
Такие опасности могут возникнуть у женщин, болеющих кольпитом и вынашивающих ребенка:
- инфицирование плода внутри утроба;
- недонашивание ребенка;
- токсикоз;
- выкидыш;
- преждевременный отход вод;
- заражение плаценты и амниотической жидкости.
 Во время заболевания беременеть не рекомендуется, но можно
Во время заболевания беременеть не рекомендуется, но можно Кольпит при беременности в гинекологии рекомендуют лечить такими препараты:
- свечи от кольпита Пимафуцин, Трихопол, Натамицин, Итраконазол.
- таблетки Трихопол, которые нужно принимать с 20 недели беременности.
Кроме того, эффективно использовать мазь Далацин.
Диагностика
Правильная диагностика заболевания – это основа всей терапии. Врач ставит диагноз, опираясь на осмотр пациента и результаты исследований.
Диагностика обязательно должна быть систематической и включать в себя:
- осмотр врачом-гинекологом стенок влагалища:
- взятие мазков для лабораторных исследований.
При видимом воспалительном процессе и проблематичных результатах мазков, женщину должны отправить на анализы, которые проводятся методом ПЦР. В данные анализы входит сдача мочи и крови, а также гинекологические мазки, для того, чтобы выявить возможные скрытые инфекции.
Также могут провести особый тест, используя полоску для определения кислотности влагалища. Возможен осмотр маточной шейки стенок влагалища с помощью кольпоскопа. Врачи еще берут мазки с заднего свода влагалища и шейки матки, чтобы провести цитологическое лабораторное изучение.
Чем лечить кольпит и какой метод лучше?
Лечение болезни зависит от особенностей организма женщины. Лечить кольпит нужно только с консультацией гинеколога, самостоятельно лечить не рекомендуется, дабы не допустить осложнений.
Чтобы вылечить данный недуг, следует применять противовоспалительные средства, но в особых случаях можно использовать антибиотики (только в виде эмульсий и растворов). Дело в том, что возбудители заболевания переносят действие антибиотиков довольно легко, именно поэтому такие препараты бессильны перед вагинитом. Лечащий врач обязан прописать курс терапии, ориентируясь на то заболевание, которое сопровождает кольпит.
Одним из самых действенных методов является лечение кольпита свечами. Данный вид лечения нужно использовать строго по рекомендациям лечащего врача. Вот список тех свечей, которые отлично оказывают помощь при воспалении и грибковых действиях:
- Тержинан;
- Клион-Д100;
- Вокадин;
- Пимафуцин.
Если кольпит сопровождается микоплазмозом, уреаплазмозом, хламидиозом, в таком случае следует применять свечи Генферон, но только сочетая их с таблетками Метронидазол или Флуконазол.
Народное лечение также положительно влияет на терапию. Но не стоит применять только народные средства. Этот тип лечения нужно проводить в сочетании с медикаментами, прописанными лечащим врачом.
Совет! Для большего эффекта принимать ванночки и проводить спринцевание необходимо в лежачем положении.

Список народных средств, которые отлично влияют на лечение кольпита:
- Имбирь . Чтобы приготовить средство из имбиря, нужно 150 г имбирных корней порезать на мелкие кусочки и замочить в 0,7-0,8 л хорошей водки. Настойка должна настояться 2 недели в стеклянной таре, избегая попадания солнечных лучей. Лучше всего тару брать с темным стеклом. Такой курс лечения должен определить лечащий врач, ведь все зависит от специфики вашего организма.
- Ромашка . Отвар нужно готовить из двух столовых ложек цветов ромашки на 1 л воды, которые следует кипятить 15 минут. Отвар охладить и старательно процедить. Процедуру спринцевания проводить 2 раза в сутки длительностью в 2 недели. Таким же способом можно приготовить отвар из календулы. Он обладает противовоспалительными свойствами.
- Бессмертник . Пол литра крутого кипятка и 20 г сухой травы достаточно для приготовления настойки. Бессмертник залить кипятком и оставить настаиваться не более часа, после чего процедить и приняться за процесс спринцевания.
- Черника . 2 ч. л. черничных листьев залить стаканом кипятка и настаивать не больше 30 минут. Делать процедуру спринцевания только утром и вечером.
- Эквалипт . На 5 стаканов кипятка нужно столько же столовых ложек сухого эвкалипта. Все залить кипятком и настаивать 30 минут. После тщательного процеживания вы можете применять отвар.
- Мед . Это один из самых популярных методов домашнего лечения. Лучше всего пользоваться тимьяновым или липовым медом. Тампон смочить в меде и аккуратно ввести во влагалище. Этот способ лечения заранее обговорить с врачом.
Результаты заметны уже на первом этапе лечения, то есть примерно через 10 дней. Все признаки кольпита постепенно прекращаются, а выделения исчезают.
Профилактические меры
Выполнение профилактических мер включают в себя:
- Своевременное лечение недугов, изнуряющих деятельность яичников.
- Воздержание от противозачаточных гелей.
- Воздержание от разнообразных добавок в средствах для интимной гигиены.
- Ежедневная смена белья, использование прокладок без синтетических материалов.
- Ношение просторной и удобной одежды и нижнего белья из натуральных материалов.
Кольпит никак нельзя отнести к тяжелому недугу, но, если своевременно не выявить его, тогда лечение будет длительным и неприятным.
Внимание! Только правильное употребление лекарств, соблюдение всех советов лечащего врача, регулярный осмотр у гинеколога и терпение помогают вылечить кольпит любых видов!
От вагинальных инфекций влагалище защищено кислой средой слизистой оболочки. Тем не менее, под влиянием разных факторов чувствительная среда, отвечающая за защиту женских половых органов, может выйти из равновесия, дав возможность патогенным микроорганизмам размножаться. Одним из последствий такого процесса является кольпит.
Заболевание кольпит
Данная болезнь чаще встречается у представительниц слабого пола, достигших детородного возраста, но может проявиться у пожилых женщин или даже у маленьких девочек. Кольпит – что это? Заболевание относится к категории инфекционно-воспалительных, при этом происходит поражение слизистой влагалища патогенными микроорганизмами (гемофильной палочкой, стрептококком, стафилококком, кишечной палочкой, грибками рода кандида, пр.).
Заболевание кольпит в международной классификации (МКБ) имеет код N70-N77, второе ее название – вагинит. Развивается болезнь во влагалище в результате инфицирования внутренней среды половых органов, нарушения обменных или эндокринных функций, травм. Основными признаками кольпита являются обильные выделения мутного цвета, боли внизу брюшины и во влагалище, зуд. Воспалительный процесс может протекать в острой или хронической форме.
Острый кольпит
Воспаление половых органов при таком заболевании возникает внезапно. Признаками, которые характеризуют острый кольпит, являются:
- жжение в области влагалища и половых губ;
- боли внутренней локализации;
- примесь сукровицы в выделениях;
- чувство тяжести в нижней части живота.
При осмотре влагалища слизистая оболочка половых органов женщины имеет отечный, покрасневший вид, при малейшем воздействии на нее (неосторожном введении гинекологических зеркал) начинает кровить. Последствием воспалительного процесса может стать дальнейшее распространение инфекции на наружные половые органы и шейку матки. Протекание и симптоматика кольпита зависят от возраста, состояния иммунитета женщины, типа возбудителя, вызвавшего болезнь и других индивидуальных факторов.
Хронический кольпит
Что такое кольпит хронического типа? Когда женщина игнорирует симптомы во время острого течения заболевания, инфекция переходит в латентное состояние, вследствие чего форма патологии трансформируется в хроническую. При этом болезнь практически не показывает себя, за исключением периодов обострения.Хронический кольпит характеризуется постепенным распространением инфекции на другие органы половой системы женщины – маточные трубы, яичники, матку.
Кольпит у беременных
Воспаление слизистой влагалища у женщин в положении приводит к серьезным неудобствам, при этом патологический процесс может усугубиться и представлять опасность для плода. Кольпит во время беременности угрожает инфицированию ребенка или околоплодных вод, вследствие чего могут развиваться разные осложнения. У беременных вагинит бывает бактериальным или инфекционным, возникновение обоих видов связано с нарушением работы иммунной системы или гормональным дисбалансом.
Кольпит - причины возникновения
Кислая влагалищная флора служит надежным барьером, защищающим половые органы от проникновения патогенных микробов, вызывающих кольпит. Палочки Додерлейна (основа здоровой флоры) поддерживают нормальную среду влагалища лишь при условии нормальной работы яичников, которые вырабатывают гормоны, отвечающие за обновление клеток слизистой половых органов.
Каковы причины кольпита у женщин? Любое заболевание, а особенно эндокринное, нарушает естественные физиологические процессы организма, включая баланс гормонов. Вследствие этого изменению подвергается влагалищная микрофлора: ее защитные свойства ухудшаются, грибковые и другие патогенные организмы начинают бесконтрольно размножаться и у женщины проявляются симптомы вагинита. Как правило, возбудителями болезни служат гарднереллы, трихомонады, кишечные палочки, стафилококки, стрептококки.
Атрофический кольпит
Болезнь характерна для постменопаузального периода, кроме того, она может развиться у женщин с искусственно вызванной менопаузой. Вследствие сокращения уровня эстрогенов возникает симптомокоплекс, который проявляется зудом, сухостью, дискомфортными ощущения в области влагалища, болезненностью при половом акте, кровянистыми выделениями после половых контактов. Атрофический кольпит (он же сенильный), как правило, развивается из-за эстрогенного дефицита, который влечет снижение секреции желез влагалища и истончение слизистой оболочки органа.
Трихомонадный кольпит
Инфекция быстро размножается и производит вещество с подобной тканям организма структурой. Такой защитный механизм трихомонадных бактерий усложняет диагностику болезни. Заражение вагинитом может произойти после любого вида полового контакта, включая оральный и анальный, поэтому обеспечить абсолютную защиту от инфекции невозможно. В очень редких случаях при несоблюдении правил личной гигиены женщины заражаются трихомонадой через белье.
Кандидозный кольпит
Молочницу вызывают исключительно грибки рода кандида, имеющиеся в организме у каждого человека. Дрожжевой кольпит начинает развиваться при нарушении баланса бактерий, сдерживающих развитие кандид. Как правило, это происходит после продолжительного лечения какой-то болезни, после курса антибиотикотерапии. Вагинит развивается тогда, когда иммунитет ослабевает и не может совладать с растущим числом грибков в организме.
Кроме того, кандидозный кольпит появляется вследствие перенасыщения рациона углеводами, при приеме гормональных средств и после спринцевания растворами, нарушающими кислотно-щелочной баланс влагалища. Молочница чаще проявляется у людей с сахарным диабетом или ВИЧ, что связано с подавленным иммунитетом (организму не хватает сил бороться с микотической флорой). Кандидозный вагинит часто диагностируется во время последнего триместра беременности, что связано с серьезной гормональной перестройкой.

Неспецифический кольпит
Что такое вагинит неспецифического типа? Главный стимулирующий фактор болезни – нарушение микрофлоры половых органов. Когда количество патогенных бактерий превалирует, начинается неспецифический кольпит. Заболеванию могут способствовать:
- инфекционные болезни, которые подавляют иммунитет женщины;
- механическое, химическое или термическое травмирование слизистой влагалища;
- опущение влагалищных стенок, другие анатомические изменения вульвы;
- игнорирование женщиной правил гигиены;
- прием антибиотиков;
- патологии эндокринной системы типа ожирения, сахарного диабета, недостаточной работы яичников;
- атрофические процессы, сосудистые изменения в слизистой влагалища в период менопаузы;
- аллергические реакции, спровоцированные гигиеническими средствами, контрацептивами;
- сбои на гормональном уровне.
Старческий кольпит
При сокращении количества вырабатываемого яичниками эстрогена может развиваться возрастной кольпит у женщин. Еще одной возможной причиной болезни является истончения влагалищного эпителия. Как правило, вагинит диагностируют у пациенток пожилого возраста, но в редких случаях он встречается и у молодых женщин. Воспаление влагалища иногда проявляется и при искусственной менопаузе.
Недостаток эстрогена почти всегда сопровождается разрастанием тканей влагалища, угнетением секреции местных желез, дистрофией слизистой оболочки половых органов. Это ведет к активизации патогенной микрофлоры влагалища, а также упрощению проникновения вредных бактерий извне. Как результат, слизистая органа воспаляется и начинает развиваться старческий кольпит.

Симптомы кольпита
От степени тяжести, типа возбудителя, остроты патологии зависит симптоматика вагинита. Для острой формы болезни характерны такие признаки:
- жжение, зуд, раздражение на внешних половых органах;
- болезненность, локализирующаяся внизу брюшины;
- выделения при кольпите имеют неприятный запах и примесь крови (кроме того, они могут быть гнойными);
- при мочеиспускании женщина может ощущать болезненность;
- наблюдается покраснение, отечность слизистой половых органов (как внутренних, так и внешних).
При хронической форме вагинита болезненность незначительна или вовсе отсутствует, самочувствие женщины нормальное, однако снижается ее либидо. Течение кольпита вялое, однако периодически возникают обострения, при которых пациентки могут ощущать зуд/жжение/болезненность в области половых органов. Иногда хроническая болезнь сопровождается уретритом, цервицитом или псевдоэрозией маточной шейки.
Диагностика кольпита
Прежде, чем ставить диагноз кольпит, врач собирает анамнез и проводит комплексное обследование пациентки, состоящее из:
- осмотра шейки матки, стенок влагалища с помощью гинекологических зеркал;
- осмотра уретры, клитора, половых губ, бедер на наличие покраснений, отечности, трещин, язв;
- пальпации матки, придатков для выявления осложнений вагинита.
Кроме перечисленных мер кольпит в гинекологии диагностируется с помощью обязательных лабораторных анализов. К ним относятся:
- микроскопическое исследование выделений из шеечного, мочеиспускательного каналов, задней стенки влагалища;
- анализ ПЦР на выявление половых инфекций;
- бакпосев выделений из влагалища для установления типа возбудителя болезни и чувствительности патогенных бактерий к антибиотикам.

Лечение кольпита
Лечить заболевание можно лишь после того, как будет установлен его возбудить. При этом терапия заключается не только в подавлении патогенных микробов, но и восстановлении здоровой микрофлоры, укреплении иммунитета.Как вылечить кольпит? Первое, что советуют врачи женщинам – соблюдение полового покоя (сексуальная активность не только усугубляет симптомы патологии, но и ускоряет распространение инфекции по организму). Кроме того, пациенткам с вагинитом предписывается специальная диета, подразумевающая отказ от соленой, острой, сладкой пищи и алкогольных напитков.
Если в результате анализов был выявлен специфический возбудитель вагинита, лечение должен пройти и половой партнер пациентки. При тяжелом состоянии больной, с выраженным дискомфортом в области влагалища и значительным повышением температуры тела, врач может назначить курс антибиотиков. Обязательной терапевтической мерой при вагините является строгое соблюдение интимной гигиены (процедуры проводятся несколько раз за день).
Лекарство от кольпита
При хронизации болезни или ее тяжелом течении женщине назначают пероральные и внутримышечные препараты. Если был диагностирован специфический кольпит, возбудителем которого послужили гонококки, показано антибактериальное лечение. В данном случае внутримышечно вводятся антибиотики при кольпитегруппы цефалоспоринов или лекарства тетрациклинового ряда.
Лечить трихомонадный вагинит стоит нитроимидазолами типа Метронидазола, Тинидазола или Трихопола. При тяжелой неспецифической болезни требуется терапия антибиотиками широкого спектра, к примеру, Амоксиклавом, Азитромицином, пр. Кольпит грибковой природы лечат следующими таблетками:
- Орунгал;
- Флуконазол;
- Пимафуцин, пр.
Свечи от кольпита
В качестве местной терапии вагинита используются свечи и вагинальные таблетки. Чем лечить кольпит у женщин:
- Полижинакс (оказывает антигрибковое, антибактериальное действие, снимает воспаление);
- Тержинан (имеет аналогичное с Полижинаксом действие);
- Далацин мазь (подавляет патогенную флору, ликвидирует воспалительный процесс);
- Клион-Д (имеет противогрибковый, антимикробный эффект);
- Гексикон (обладает антибактериальным действием, препарат эффективен против большинства возбудителей кольпита, вагиноза и других половых заболеваний).
Лечение кольпита народными средствами
Методы нетрадиционной медицины могут применяться как дополнение медикаментозной терапии кольпита, однако замещать ими полноценное лечение нельзя. Против вагинита применяются спринцевания, ванночки, тампоны с отварами лечебных трав и другие средства. Народное лечение атрофического кольпитаили другого типа заболевания включает такие методы:
- Спринцевание отваром ромашки от половых инфекций. Следует 2 ст. л. травы заварить в литре кипятка, настоять 15 минут, после отцедить и дождаться, пока жидкость остынет. Спринцевание проводят ежедневно на ночь до исчезновения симптомов.
- Травяная ванночка против кольпита. Заваривают в равных количествах мать-и-мачеху, зверобой, крапиву, крушины кору, тимьян, отвар настаивают пару часов. После жидкость отцеживают, подогревают до теплого состояния, переливают в миску. Принимать ванночку женщинам следует ежедневно по 10-15 минут.
- Тампоны с настоем календулы от вагинита. Заваривают 2 ст. л. сухой травы в стакане кипятка. Спустя час, когда жидкость настоится, ее процеживают сквозь марлю, свернутую втрое. Полученным настоем пропитывают гигиенический тампон, после чего его помещают во влагалище. Делать процедуру при инфекционной болезни стоит на ночь ежедневно на протяжении недели.

Чем опасен кольпит
Без надлежащего лечения болезнь вызывает серьезные осложнения. Со слизистой оболочки влагалища инфекция постепенно поднимается к мочеиспускательному каналу, прямой кишке, каналу шейки матки, придаткам. Это может привести к бесплодию, эрозии маточной шейки, эндометриту. Такие осложнения кольпитау женщин не редко возникают вследствие половых сношений во время менструации (этому способствует открытию канала маточной шейки).
Длительное отсутствие лечения увеличивает риск осложнений. Гарантированным последствием игнорирования болезни является ее переход в хроническую форму, когда периоды улучшения при малейшем ослаблении иммунитета сменяются обострениями состояния женщины. Запущенный воспалительный процесс во влагалище ведет к срастанию его стенок, развитию серьезных воспалительных болезней придатков/матки, неспособности иметь детей или внематочной беременности.
Профилактика кольпита
Для предотвращения развития воспалительного процесса во влагалище следует придерживаться ряда правил. Профилактика кольпитавключает:
- использование презервативов при случайных половых актах;
- отказ от нижнего белья, выполненного из синтетических материалов;
- регулярное соблюдение интимной гигиены;
- ведение женщиной здорового образа жизни (без вредных привычек, с регулярными занятиями спортом);
- применение тампонов/прокладок без ароматизаторов;
- применение средств для интимной гигиены с нейтральным кислотно-щелочным балансом;
- регулярное укрепление иммунитета, прием витаминных комплексов в периоды межсезонья.
Кольпит – распространённое заболевание женских половых органов, сопровождаемое воспалением слизистой оболочки влагалища. Нередко вопрос, как лечить кольпит, возникает не только у женщин репродуктивного возраста, ведущих регулярную половую жизнь. Болезнь может диагностироваться у детей и у пожилых женщин. В медицинской терминологии используется и другое название – вагинит.
Что становится причиной развития кольпита?
У здоровой женщины любого возраста естественная микрофлора влагалища имеет кислую среду, что обусловлено существованием в ней молочнокислых бактерий. В процессе своей жизнедеятельности они вырабатывают молочную кислоту, которая является губительной для патогенных микроорганизмов. Любые возбудители инфекций половой системы при попадании во влагалище должны быть уничтожены кислой средой. Из этого следует вывод: основная причина кольпита – нарушение баланса в микрофлоре влагалища.
Все полезные микроорганизмы во влагалище женщины объединены в одно название – палочки Додерлейна, основная часть которых – лактобактерии. Эти палочки доминируют в вагинальном секрете, но, кроме них, у всех женщин обнаруживаются и условно-патогенные микроорганизмы в небольшом количестве. Также женщины сталкиваются с патогенными инфекциями, по большей части при половом контакте, которые также пытаются пробить защиту кислой среды и оккупировать для собственной жизнедеятельности слизистую влагалища.
Если условно-патогенные микроорганизмы находятся в меньшинстве, мазок из влагалища будет «чистым», а выделения прозрачными, незначительными. Если же болезнетворные микробы станут доминировать в вагинальном секрете, тогда возникнет воспаление, то есть кольпит. Болезнь развивается тогда, когда в микрофлоре влагалища общее число условно-патогенных микроорганизмов превышает количество полезных бактерий. Существует ряд факторов, способствующих возникновению заболевания – это:
- ИППП (инфекции, передаваемые половым путём);
- приём антибиотиков (особенно бесконтрольный);
- инфекционные заболевания верхних дыхательных путей;
- грубое механическое воздействие на слизистую оболочку влагалища;
- нарушение микрофлоры влагалища, вызванное несбалансированным питанием;
- низкий уровень личной гигиены;
- заболевания обмена веществ, ожирение;
- гормональные нарушения, климакс;
- сниженная иммунная защита организма.
Все перечисленные факторы являются предпосылкой для развития кольпита. Возбудителями же самой болезни становятся различные представители патогенной и условно-патогенной микрофлоры: стафилококки, стрептококки, грибы, в том числе кандиды, хламидии, микоплазмы, уреплазмы, трихомонады.
Можно ли избавиться от кольпита самостоятельно?
При любом виде кольпита местное медикаментозное лечение оказывает лишь временное облегчение. Антибактериальные препараты, как правило, убивают всю микрофлору влагалища: патогенную, условно-патогенную, нормальную. Поэтому после лечения неокисленная среда слизистой влагалища быстро заселяется вредными бактериями вновь – болезнь возвращается.
Народная медицина обладает множеством рецептов лечения болезни при помощи лекарственных растений и естественных антисептиков, доказавших свою эффективность временем. Комплекс рекомендуемых самостоятельных мер при лечении кольпита народными средствами должен включать следующее:
- противовоспалительные процедуры – спринцевание, ванночки, лечебные тампоны;
- заселение полезной микрофлоры;
- восстановление защитных сил организма, повышение иммунного статуса;
- специальная диета.
Противовоспалительная терапия без таблеток
Чтобы лечение кольпита в домашних условиях дало хороший результат, необходимо начинать с уничтожения болезнетворных микроорганизмов. Для борьбы с вредными бактериями в своё время было использовано большое число целебных растений. Многие из них доказали свою результативность при сильных выделениях и хроническом заболевании.
Ромашка аптечная
Отвар ромашки для ванночек – наиболее простой способ подавить вредные микроорганизмы. При этом ромашка не наносит вреда естественной микрофлоре. Исключение – спринцевание, когда со стенок влагалища смываются все микроорганизмы, поэтому данным методом увлекаться не стоит, достаточно провести процедуру 2–3 дня, утром и вечером, а затем делать ванночки для интимных мест.
Для приготовления настоя ромашки можно брать сухой субстрат или пакетики с измельченной травой. Обязательное условие – не кипятить ромашку, потому что при воздействии высоких температур хамазулен – компонент, который способен подавлять вредные бактерии – уничтожается, а эффективность лечения уменьшается в несколько раз. Интенсивность заварки ромашки не имеет существенного значения ни для ванночек, ни для спринцевания, поскольку это растение при лечении кольпита в домашних условиях не вызывает побочных эффектов, раздражения, сухости.
Помимо настоя ромашки, можно использовать эфирное масло этого растения для ванночек. Достаточно добавить 10–12 капель на 10–20 литров воды, ложку молока или сливок для лучшего испарения летучих эфиров растения, а затем посидеть в тазу 15 минут.
Быстрая помощь при кольпите с зудом и обильными выделениями
- Спринцевание содой. При сильных выделениях из влагалища, гнойных и густых, поможет снять зуд и неприятные ощущения спринцевание раствором натрия двууглекислого (соды) из расчета 2 ч. л. на 300 мл теплой воды. После этого нужно ещё провести спринцевание, а затем тщательно вымыть наружные половые органы слабым раствором марганцовки.
- Пчелиный мед при кольпите. При таком возбудителе, как трихомонады, поможет тампон с пчелиным медом (отстоявшимся и засахаренным). Перед тем как ввести тампон, нужно тщательно вымыть влагалище снаружи и внутри. Можно провести спринцевание содой или ромашкой. После взять столовую ложку меда, поместить внутрь марлевого тампона, вставить во влагалище на 4–8 часов. Желательно находиться в положении лежа, поэтому лучше ставить тампон перед сном. Чтобы полностью избавиться от возбудителя, необходимо лечиться медом 2 недели ежедневно, оставляя тампон на ночь. Первое время может ощущаться жжение и зуд, но по мере выздоровления неприятные ощущения уменьшаются.
- Настойка календулы. Спринцевание настойкой календулы дает положительные результаты при лечении всех типов кольпита. Разводить спиртовой настой необходимо в соотношении 1:10, то есть 200 мл воды на 20 мл настойки (1 ст. л.). Спринцевание делать каждые 8 часов столько дней, сколько необходимо, чтобы снять острые симптомы заболевания.
Эфирные и натуральные масла для лечения кольпита
С болезнью хорошо справляются ванночки и тампоны на основе эфирных масел чайного дерева, пихты, эвкалипта. Для ванночек понадобятся 10–12 капель эфирного масла на 10–12 литров воды. Для реагента необходимо в воду добавить сливок, молока или жидкого мыла. Время проведения процедуры – 15–25 минут перед сном в течение 1–2 недель или до снятия симптомов болезни.
 Чтобы ввести эфирное масло через тампон, понадобится подсолнечный, оливковый или кедровый продукт. Половина чайной ложки эфирного масла разбавляется таким же количеством растительного. В растворе смачивается тампон и вставляется во влагалище на несколько часов.
Чтобы ввести эфирное масло через тампон, понадобится подсолнечный, оливковый или кедровый продукт. Половина чайной ложки эфирного масла разбавляется таким же количеством растительного. В растворе смачивается тампон и вставляется во влагалище на несколько часов.
При использовании тампонов на основе эфирных масел может возникнуть чувство теплоты, но если будет ощущаться явный дискомфорт из-за жжения, то необходимо достать тампон и прекратить лечение данным методом. Курс выполняемых процедур для эфирных масел – 2 недели, а в запущенных случаях следует проводить лечение до месяца.
Натуральное облепиховое масло избавит от кольпита, если ежедневно тщательно смазывать им слизистую оболочку влагалища утром и вечером в течение 2–3 недель. Вылечить болезнь поможет неразбавленный масляный раствор хлорофилла. Его можно использовать в виде лечебных марлевых тампонов.
Восстановление кислой среды во влагалище
В период лечения и после него необходимо повышать уровень лактобактерий в микрофлоре влагалища, для этого можно делать тампоны из кефира или йогурта без сахара. Полезно употреблять как можно больше этих микроорганизмов с пищей.
Яблочный уксус поможет сделать среду влагалища кислой и благоприятной для жизнедеятельности полезных микроорганизмов. Для этого необходимо применять теплые ванночки с яблочным уксусом из расчета 1 стакан на 10 л воды. Также можно делать спринцевания раствором яблочного уксуса. Для этого в 100 г теплой кипяченой воды разводят столько же уксуса, проводят процедуру утром и вечером в течение 5 дней.
Чайный гриб не только убивает большинство патогенных микроорганизмов, но и способствует естественному закислению среды влагалища. Подходит он для спринцеваний и для введения тампонов, смоченных в 3–5 дневном настое чайного гриба.
Профилактика рецидивов кольпита
Снизить риск рецидива болезни можно поддержкой иммунного статуса организма на высоком уровне. Закаливание, контрастный душ, обливания, занятия спортом и прогулки на свежем воздухе способствуют этому, являясь лучшей профилактикой кольпита.
Повысить иммунитет с помощью народных средств можно настойкой эхинацеи и другими иммуннотониками растительного происхождения. Употребление в пищу кисломолочных продуктов и квашеных овощей поможет поддерживать микрофлору кишечника и влагалища в нормальном кислотном балансе.
Фрукты и овощи в рационе обогатят организм полезными витаминами и минералами, а также клетчаткой, которая помогает кишечнику полноценно работать. А вот квас, пиво и изделия из белой муки могут приводить к нарушению микрофлоры слизистых оболочек тела и кишечника, поэтому их употребление после выздоровления необходимо свести к минимуму.
Заболевание кольпит развивается из-за эндокринного и нервного дисбаланса в женском организме, который сказывается на состоянии яичников. Из-за этого нарушается функция яичников, а также метаболизм, что приводит к лишнему весу. Далее ухудшается состояние кожи, ногтей и волос, потому что организму не хватает витаминов. Во многом это напоминает авитаминоз.
Вылечить заболевание можно разными способами, так как медицина сильно развилась в последние годы. Но все же – женщины предпочитают лечение народными способами, правда, лучше лечиться у врача, так как есть несколько видов заболевания и каждому из них нужно подбирать разные препараты.
Что такое кольпит?
Слизистая оболочка влагалища может воспалиться по разным причинам, что приводит к кольпиту. Основные причины: хронические заболевания организма, ухудшение функций яичников, временное отсутствие личной гигиены и так далее. Появиться кольпит может из-за болезней внутренних органов либо термического, механического либо химического повреждения влагалища. Если стенки влагалища сильно опускаются – развивается заболевание, но девушка может принять болезнь за инфекцию и начать прием антибиотиков, что лишь усугубит ситуацию. Разумеется, корь, дифтерия и другие инфекционные заболевания провоцируют появление кольпита, но он также может развиться из-за неграмотного приема антибиотиков.Основными возбудителями заболевания являются микробы, в основном это кишечная палочка, стафилококки, микоплазмы, протей, гонококки, трихомонады и так далее. Чтобы точно определить причину появления заболевания нужно провести бактериологическое и бактериоскопическое обследование жидкости, вытекающей из влагалища рано утром. Достаточно сделать обычный мазок, чтобы констатировать наличие заболевания.
Симптомы кольпита следующие: слизь и гной, странная боль в нижней части живота, странные прозрачные выделения из влагалища и так далее. Во многом симптомы зависят от состояния иммунной системы девушки, возраста, бактерии, которая вызвала заболевание и других факторов. Трихомонада может поразить влагалище и вызвать пенистые и гнойные выделения в огромном количестве, причем самочувствие девушки резко ухудшится – зуд и жжение вульвы очень интенсивные. Если заболевание развивается из-за грибкового поражения, то появятся выделения, которые имеют ярко выраженный белый цвет, во многом они похожи на творог, например, по консистенции. Трихомонада и грибки провоцируют страшное жжение с внешней и внутренней стороны влагалища.
Симптомы кольпита
Несмотря на то, что вызвать вагинит могут совершенно разные факторы и бактерии – заметить кольпит можно по огромному количеству симптомов. Первое, что замечает девушка – выделения, причем в очень большом количестве. Любые выделения из половых органов говорят о наличии заболевания, как правило, они имеют ужасный запах и странный цвет, например, зеленоватый, желтый или белый. Запах от выделений очень сильный, как правило, напоминает рыбный, но не так сильно выражен как при обычном вагинозе. Выделения из влагалища со временем становятся обильнее, меняется их консистенция, они могут быть густыми или напоминающими гель.Второй симптом – жжение, зуд, раздражение, повышение температуры и давление в половых органах. Поначалу данные симптомы игнорируются, так как быстро проходят, но после перехода заболевания в хроническую форму они становятся стабильными. Но девушки долго тянут и не обращаются к врачу, пока заболевание не начнет мешать половой жизни. Дело в том, что боли при половом акте ощущаются очень интенсивно, поэтому его продолжительность сокращается, а удовольствие получить практически невозможно. Также крайне стыдно перед партнером, так как независимо от приема душа будет неприятный запах, поэтому лечиться нужно обязательно. К тому же после полового акта могут появиться кровянистые выделения, конечно, это встречается очень редко, но все же не стоит об этом забывать.
Третий симптом – боль при мочеиспускании. Чаще всего они появляются из-за неправильного лечения цистита, который вызывает воспаление мочевого пузыря. Это связано с тем, что девушки часто занимаются самолечением и не обращаются к врачу.
Но даже если есть симптомы, которые относятся именно к кольпиту, а не вагиниту, сложно констатировать наличие заболевания из-за того, что есть много форм бактериального вагинита. Например, если вагинит является гонорейным и половых органы были поражены возбудителем гонореи, то могут появиться густые, бело-желтые, напоминающие крем выделения, которые имеют отвратительный рыбный запах. Если трихомонада поразила половые органы, то появятся желто-зеленые выделения с пеной, а девушка будет чувствовать страшный дискомфорт в нижней части живота. Существует и кокковый вагинит, который характеризуется обильными желто-белыми выделениями, имеющими отвратительный запах. Если слизистая влагалища поражена грибком, то можно заметить творожистые выделения, напоминающие белые хлопья.
Обильные выделения прозрачного цвета чаще присущи гарднереллезному вагиниту, причем болезнь чаще протекает в острой форме с ярко выраженными симптомами. Могут появиться не только симптомы, которые относятся к половым органам, но и боли во всем теле или повышенная утомляемость. Может увеличиться температура тела, появиться жжение и зуд во внутренней части половых органов, слабость, боль в мочевом пузыре и почках и так далее. Появляется покраснение и отек внешних половых органов, а также ужасный гнойный налет. Так как девушка испытывает сильнейшие боли при половом акте во время данного заболевания – невозможно заниматься сексом, сначала нужно пройти комплексное лечение. Но из-за того, что лечение часто откладывают – болезнь становится хронической, поэтому подобные симптомы встречаются крайне редко. Основная опасность заключается в том, что спустя долгие месяцы и годы подобное состояние может войти в норму, поэтому появятся осложнения во время беременности. Основные симптомы при хронической форме ярко выражены после месячных.

Причины кольпита
Основной причиной является попадание возбудителей инфекций во внутреннюю или наружную часть влагалища. Также повлиять на возникновение заболевания могут микроорганизмы, которые содержатся в микрофлоре влагалища. Повлиять на развитие воспаления могут стафилококки, эшерихии, протей, стрептококки, гемофильная палочка, кишечная палочка, грибки и так далее. Во время медицинского обследования и сдачи анализов очень часто обнаруживают сразу несколько возбудителей, но иногда они встречаются по отдельности, что облегчает лечение. Но в здоровом организме они не выживают, так как положительная микрофлора влагалища вытесняет отрицательную, потому что состоит из множества бактерий.Как правило, рост отрицательной и патогенной микрофлоры сопровождается наличием заболеваний внутренних органов, которые ухудшают общее самочувствие и снижают иммунитет. Из-за этого появляются и другие женские заболевания, например, воспаление в маточных трубках, матке и яичниках. Нередко механические и химические повреждения влагалища влияют на кольпит, также прием антибиотиков в огромных количествах может уничтожить микрофлору и спровоцировать заболевание. Также болезнь появляется из-за отсутствия личной гигиены продолжительное время.
Появиться кольпит может из-за сбоев в гормональной системе, а также эндокринных заболеваниях. При сахарном диабете риск возникновения заболевания возрастает, к тому же появляется аллергия на препараты для контрацепции. Большинство заболеваний, которые передаются половым путем, провоцируют появление кольпита или обостряют его. К ним относят микропламоз, хламидиоз, трихомониаз, уреаплазмоз, гонорею и так далее. Если девушка использует столь небезопасное средство контрацепции как внутриматочная спираль, то шансы на возникновение заболевания значительно возрастают. Ставить ВМС могут лишь рожавшие женщины, но многие нарушают данное правило, поэтому кольпит появляется рано или поздно.
В детском возрасте воспаление может начаться из-за влияния болезнетворной микрофлоры, но заболевание не может перейти в хроническую форму. Оно появляется из-за аллергической реакции либо попадания в половые органы какого-либо инородного предмета. В большинстве случаев риск появления усиливается из-за общей инфекции в организме, поэтому заболевание носит исключительно острую форму. Из симптомов стоит отметить зуд и жжение в половых органах, а также странные выделения белого цвета, которые имеют ужасный запах, напоминающий рыбный.
У пожилых женщин заболевание появляется из-за общих гормональных изменений в организме. Дело в том, что со временем функция яичников ухудшается и угасает, поэтому эпителиальная оболочка половых органов утончается, что снижает выработку слизи. Из-за снижения эластичности влагалища и сухости появляются микротравмы и сильное воспаление. Основные симптомы: зуд и продолжительная боль во влагалище, кровянистые и гнойные выделения.

Как лечить кольпит таблетками и свечами?
Главные правила, которые нужно соблюдать при лечении заболевания следующие: избавление от возбудителя кольпита должно проводиться в первую очередь, при этом нужно проводить укрепление и восстановление микрофлоры влагалища. Возбудитель может быть вирусным, бактериальным, грибковым и так далее, в зависимости от этого подбирается лечебный препарат. Для восстановления микрофлоры нужно укрепить иммунитет, поэтому рекомендованы занятия спортом, грамотная диета, физиотерапия, лекарственные препараты и так далее.В вашем рационе не должно быть копченой, острой и соленой пищи, иначе болезнь обострится. Желательно употреблять больше молочных и кисломолочных продуктов, а также фруктов и овощей. Также нужно ограничить количество половых актов или исключить их, потому что во время секса с недостаточным количеством смазки и поврежденными стенками влагалища будут болевые ощущения, а заболевание от этого лишь обострится. Каждый день нужно подмываться и менять нижнее белье. Учтите, что именно от гигиены зависит очень многое, и при ее отсутствии заболевание может появиться вновь.
Если вагинит является неспецифическим нужно лечиться комбинированными препаратами. Дело в том, что они эффективно борются с грибковой и бактериальной инфекцией, к тому же снимают воспаление и зуд. Чаще всего подобные препараты являются свечами или капсулами, а применяют их только местно. Наиболее популярны и эффективны среди данных препаратов Вокадин и Тержинан.
Противовоспалительное, противомикробное и противогрибковое действие Тержинан оказывает очень эффективно, но основная его особенность в том, что он излечивает от трихомонадного вагинита. Вагинальные таблетки вводятся внутрь исключительно после смачивания в воде, просто положите их в стакан с водой на 30 секунд перед использованием. Чтобы избавиться от заболевания нужно вводить по таблетке на 12 часов в течение недели или десяти дней, как правило, лучше вводить их перед сном. Если заболевание перешло в хроническую стадию, то минимальный срок лечения составляет 2 недели.

Вокадин – не менее эффективный препарат, который имеет более сильное действие. Его вводят дважды в день, а срок лечения составляет 5-7 дней. Если заболевание перешло в хроническую форму, то таблетки нужно принимать один раз в 24 часа. Полное излечение от заболевания можно наблюдать через месяц.
Не стоит принимать данные препараты без консультации врача, так как все зависит от типа инфекции и бактерии. Если форма заболевания кандидозная, то назначают Кетоконазол, Флуконазол, Клиндамицин. Если же заболевание гонорейное, то нужны антибиотики, такие как Тетрациклин, Цефтриаксон, Цефиксим и так далее. При трихомонадной форме заболевания рекомендован Метронидазол и другие антибиотики. Не забывайте, что если у вас есть постоянный партнер, то очень высок риск, что вы заразились от него либо можете передать ему заболевание. Ни в коем случае не скрывайте этого и обязательно обследуйтесь у врача, особенно, если это микропламоз или хламидиоз.
Если вы выбрали лечение антибиотиками, то поговорите с врачом о том, как восстановить микрофлору влагалища. Он подскажет вам оптимальную диету и добавки, которые быстро восполнят микрофлору полезными бактериями. Наиболее популярный препарат – Линекс, его употребляют трижды в день после приема пищи. Быстрые результаты можно получить с помощью Бифидумбактерина, так как он продается в форме вагинальных свечей.

Лечение кольпита в домашних условиях
Желательно сразу начать лечение у врача при появлении первых симптомов, но если вы хотите вылечиться без антибиотиков, то можете попробовать самые эффективные народные средства от кольпита.Смесь из зверобоя и цветков календулы прекрасно справляется с вагинитом на начальных стадиях. Возьмите по 40 граммов сушеных цветков и смешайте, а потом залейте пол-литра кипятка. Используйте отвар для спринцеваний с утра и перед сном.
Внутрь можно принимать отвар золототысячника и травы донника. Смешайте их в равной пропорции и добавьте 200 миллилитров кипятка. Употребляйте лекарство дважды в день по 100 миллилитров.
Профилактика кольпита
Снизить риск заражения можно следующими способами:- Носите собой презервативы, чтобы предохраняться в тех случаях, если не уверены в партнере.
- Уточните, на какие средства у вас аллергия. Многие препараты для контрацепции содержат аллергены, которые могут крайне негативно отразиться на половых органах.
- Соблюдайте гигиену и купите специальный гель подмывания, как правило, он не содержит аллергенов и не вызывает раздражения.
- Чаще ходите к гинекологу, а особенно, если у вас есть хоть какие-то малейшие симптомы и дискомфорт. Вагинит проще поддается лечению на начальных стадиях заболевания.














